Bài viết Điều trị u nguyên bào nuôi nguy cơ thấp kháng Methotrexate bằng phác đồ đơn hóa trị liệu Actinomycin D 5 ngày tải pdf tại đây.
Nguyễn Văn Thắng1, Nguyễn Hà Bảo Vân1, Lê Thị Thu Hương1, Đoàn Thị Hảo1 –1 Bệnh viện Phụ sản Trung ương.
ĐẶT VẤN ĐỀ
U nguyên bào nuôi là nhóm bệnh lý ác tính gây ra bởi sự tăng sinh các nguyên bào nuôi. Trong phụ khoa, bệnh lý này thường đi sau một tiền sử thai sản và có 4 nhóm chính là ung thư nguyên bào nuôi, chửa trứng xâm lấn, u nguyên bào nuôi vùng rau bám và u nguyên bào nuôi dạng biểu mô [1].
Đây là nhóm bệnh lý có độ ác tính cao do sự di căn nhanh chóng của các tế bào ung thư theo cả 3 đường: Máu, bạch huyết và xâm lấn tại chỗ [2]. Vì thế, việc điều trị bằng phẫu thuật cho hiệu quả không cao. Điều trị toàn thân là biện pháp điều trị chủ yếu. Hóa chất là phương pháp điều trị đầu tay đối với nhóm bệnh lý này. Để làm căn cứ cho việc điều trị, hiện nay hầu hết các nước trên thế giới đều đồng thuận phân loại u nguyên bào nuôi dựa trên bảng điểm tiên lượng FIGO 2000 [3]. Kết quả điều trị hóa chất cho tiên lượng khá tốt ngay cả ở nhóm u nguyên bào nuôi nguy cơ cao.
Bài báo này tập trung vào đối tượng u nguyên bào nuôi nguy cơ thấp. Trong nhóm này, hóa chất đầu tiên được sử dụng ở hầu hết các trung tâm ung thư là MTX. Kết quả khỏi bệnh hoàn toàn đạt trên 90%, tuy nhiên chỉ có khoảng 75% số bệnh nhân khỏi hoàn toàn khi điều trị MTX [4],[5]. Số còn lại kháng thuốc và phải đổi phác đồ khác. Việc đổi sang phác đồ nào tùy thuộc vào tình trạng bệnh nhân, mức thu nhập của người bệnh, kinh nghiệm điều trị của bác sỹ và điều kiện thực tế của trung tâm điều trị.
Phác đồ điều trị hầu như không thống nhất. Có nhiều khuyến cáo sử dụng đơn hóa trị liệu Actinomycin D cho những bệnh nhân kháng MTX có nồng độ phCG tại thời điểm kháng thuốc là dưới 1000 lU/l hoặc dưới 300 lU/l. Khi kháng với phác đồ Actinomycin D thì chuyển sang phác đồ EMACO [6],[7]. Cách sử dụng Actinomycin D cũng có những điểm khác nhau tùy tình hình bệnh tật. Có thể chọn lựa giữa 2 phác đồ điều trị: Tiêm liều Actinomycin D 1,25 mg/m2 da, nghỉ 2 tuần sau đó điều trị tiếp, hoặc tiêm liên tục trong 5 ngày liều Actinomycin D 0,5 mg sau đó nghỉ 2 tuần [8].
Tại Bệnh viện Phụ Sản Trung ương, trước năm 2019 chúng tôi sử dụng phác đồ EMACO để điều trị nhóm bệnh nhân kháng MTX này. Tuy nhiên từ năm 2019 trở lại đây, do có sự mở cửa hơn đối với việc nhập thuốc, chúng tôi đã sử dụng phác đồ đơn hóa trị liệu Actinomycin D 5 ngày để điều trị, khi kháng với Actinomycin D thì đổi sang phác đồ đa hóa trị liệu EMACO.
Do các khuyến cáo trên thế giới thay đổi qua từng năm, chưa có một sự đồng thuận nào về phác đồ tốt nhất dành cho nhóm bệnh nhân u nguyên bào nuôi nguy cơ thấp kháng MTX. Hơn nữa, ở một số nghiên cứu thậm chí cho thấy Actinomycin D có hiệu quả tốt hơn MTX trong việc trở thành phác đồ đầu tay điều trị u nguyên bào nuôi nguy cơ thấp [9]. Chúng tôi có mở rộng chỉ định điều trị Actinomycin D với nhóm đối tượng kháng MTX có nồng độ phCG trên 1000 lU/l so với trong phác đồ của NCCN [6] và đánh giá mức độ đáp ứng của thuốc với tình trạng bệnh. Tất cả các bệnh nhân được điều trị ở viện đã được giải thích kỹ về khả năng kháng thuốc và các tác dụng không mong muốn của thuốc.
Với mong muốn tìm hiểu về kết quả điều trị và rút kinh nghiệm khi áp dụng phác đồ này, chúng tôi làm nghiên cứu này để hoàn thành mục tiêu đã đưa ra.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu
40 trường hợp được chẩn đoán u nguyên bào nuôi kháng MTX, sử dụng phác đồ Actinomycin D 5 ngày điều trị đến khi khỏi bệnh hoặc kháng thuốc tại Bệnh viện Phụ Sản Trung ương từ tháng 01/2019 đến tháng 10/2021.
Tiêu chuẩn chọn mẫu: Toàn bộ bệnh nhân được chẩn đoán u nguyên bào nuôi nguy cơ thấp có điểm FIGO <7, được điều trị bằng phác đồ Methotrexate/ Acid folinic 8 ngày, khi kháng thuốc chuyển sang điều trị phác đồ Actinomycin D 5 ngày cho đến khi khỏi bệnh hoặc kháng thuốc hoặc chuyển phác đồ vì ngộ độc hoặc bỏ điều trị hoặc tử vong. Bệnh nhân được điều trị khỏi bệnh là bệnh nhân điều trị thành công. Bệnh nhân thất bại là kháng thuốc hoặc ngộ độc phải đổi phác đồ điều trị, bỏ cuộc, tử vong.
Tiêu chuẩn loại trừ: các bệnh nhân kháng phác đồ Methotrexate/ Acid folinic chuyển sang phác đồ đa hóa trị liệu EMACO.
Phương pháp nghiên cứu
Nghiên cứu mô tả cắt ngang dựa trên hồ sơ bệnh án của Bệnh viện Phụ Sản Trung ương trong khoảng thời gian trên.
Tiêu chuẩn kháng thuốc: Nồng độ phCG ở chu kỳ sau tăng lên so với chu kỳ trước hoặc bình nguyên (không tăng giảm dưới 10%) qua 3 chu kỳ liên tiếp. Xuất hiện nhân di căn mới.
Phác đồ Methotrexate/Acid Folinic: Methotrexate 50mg tiêm bắp ngày 1,3,5,7. Acid folinic 5mg tiêm bắp ngày 2,4,6,8. Nhắc lại sau 1 tuần. Khi xuất hiện kháng thuốc, chuyển đổi sang phác đồ khác, không tăng liều Methotrexate.
Phác đồ Actinomycin D 5 ngày: Actinomycin D 0,5mg tiêm bắp x 5 ngày. Nhắc lại sau 2 tuần.
Các biến số thu thập: Tiền sử sản khoa, điểm FIGO tại thời điểm chẩn đoán bệnh, nồng độ phCG khi đổi phác đồ điều trị, số chu kỳ Actinomycin D đã điều trị, kết quả điều trị, tổng số ngày điều trị, các tác dụng không mong muốn: nôn, viêm miệng, hạ bạch cầu, tăng men gan.
Xử lý số liệu: Phần mềm SPSS 25.0. Sử dụng các thuật toán T- Test tính trung bình, X2, Fisher để kiểm định so sánh các kết quả. Sự khác nhau giữa các thông số được coi là có ý nghĩa thống kê khi p < 0,05.
KẾT QUẢ NGHIÊN CỨU
Kết quả điều trị
- Số ngày điều trị trung bình: Từ 22 – 141 ngày, trung bình 75 ± 26,47 ngày.
- Kết quả điều trị
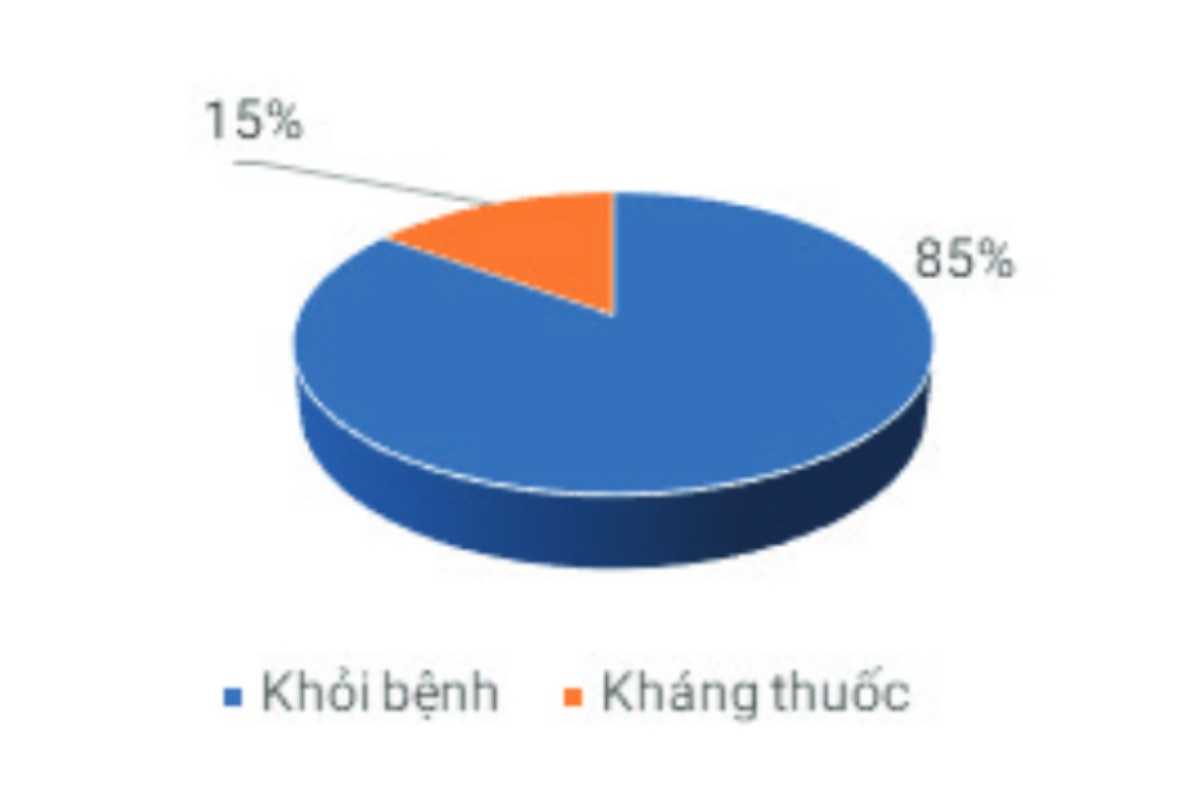
Ở nhóm bệnh nhân nghiên cứu, tỷ lệ khỏi bệnh sau điều trị ở mức 85%. Ở nhóm 15% kháng thuốc, chúng tôi xem xét các yếu tố nguy cơ để tiên lượng trước khả năng kháng thuốc khi áp dụng phác đồ này.
Số chu kỳ điều trị Actinomycin
Từ 1 – 7 chu kỳ, trung bình 4 ± 1,1 chu kỳ.
Mối liên quan giữa một số yếu tố lâm sàng, cận lâm sàng và kết quả điều trị
Bảng 1. Mối liên quan giữa một số yếu tố lâm sàng, cận lâm sàng và kết quả điều trị
| Đặc điểm | Kết quả điều trị | Giá trị p | ||
| Khỏi bệnh
n (%) |
Kháng thuốc
n (%) |
|||
| Tiền sử sản khoa | Thai trứng | 30 (88,2%) | 4 (66,6%) | p = 0,94 |
| Hỏng thai | 4 (11,8%) | 1 (16,7%) | ||
| Thai đủ tháng | 0 (0%) | 1 (16,7%) | ||
| Tổng | 34 (100%) | 6 (100%) | ||
| Điểm FIGO tại thời điểm chẩn đoán bệnh | Từ 0 – 2đ | 21(61,8%) | 0 (0%) | p = 0,001 |
| > 3 điểm | 13 (38,2%) | 6 (100%) | ||
| Tổng | 34 (100%) | 6 (100%) | ||
| Nồng độ phCG khi đổi phác đồ | < 300 IU/l | 31 (91,2%) | 3 (50%) | p = 0,03
OR: 10,33 |
| > 300 IU/l | 3 (8,8%) | 3 (50%) | ||
| Tổng | 34 (100%) | 6 (100%) | CI 95%: 1,44 – 75,69 | |
Điểm FIGO tại thời điểm chẩn đoán bệnh và nồng độ phCG tại thời điểm đổi phác đồ điều trị là 2 yếu tố có liên quan đến kết quả điều trị. Điểm FIGO từ 0 – 2 điểm không có bệnh nhân nào kháng thuốc, khả năng khỏi bệnh của nhóm bệnh nhân có điểm FIGO từ 0 – 2 điểm lớn gấp 1,46 lần khả năng khỏi bệnh của nhóm bệnh nhân có điểm FIGO từ 3 điểm trở lên với p = 0,001. Sự khác biệt có ý nghĩa thống kê với 95%CI: 1,077 – 1,984. Nồng độ phCG < 300 IU/l thì tỷ lệ thành công là 91,2%, sự khác biệt có ý nghĩa thống kê với p = 0,03, OR: 10,33, 95%CI: 1,44 – 75,69.
Tác dụng không mong muốn của Actinomycin D
Trên lâm sàng chúng tôi ghi nhận được 4 tác dụng không mong muốn (ADR) phổ biến nhất của ACTD là: nôn, hạ bạch cầu, tăng men gan và viêm miệng. Số bệnh nhân ghi nhận không xuất hiện ADR nào trong 4 ADR trên là 10 bệnh nhân, còn lại 30 bệnh nhân có xuất hiện ADR. Tần số xuất hiện của mỗi ADR riêng lẻ được ghi nhận lại trong biểu đồ ở dưới.
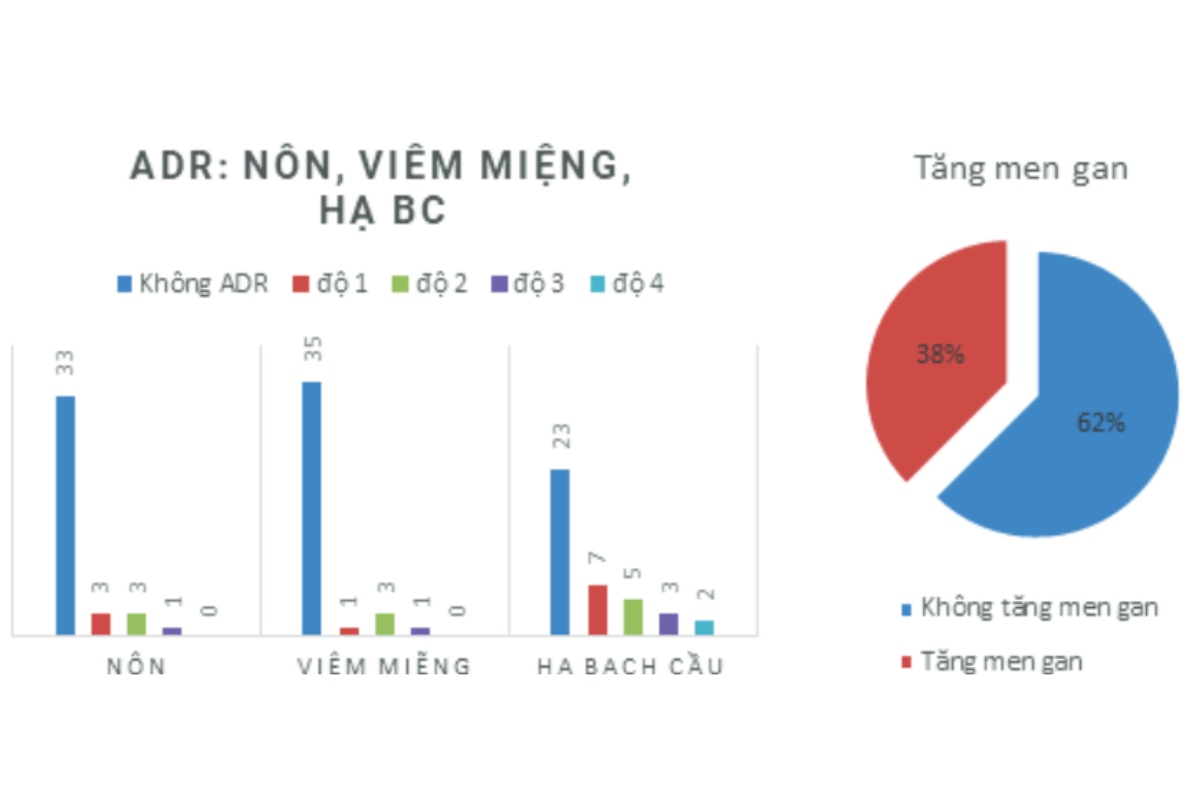
Mặc dù việc dùng ACTD ghi nhận phần lớn số bệnh nhân xuất hiện tác dụng không mong muốn (75%). Tuy nhiên mức độ xuất hiện của từng ADR riêng lẻ không nhiều, mức độ không nặng nề. Vì thế, Actinomycin D vẫn là một hóa chất điều trị ung thư khá an toàn cho người bệnh.
BÀN LUẬN
Bàn luận chung về Actinomycin D
Actinomycin D là một kháng sinh gây độc tế bào. Cơ chế tác dụng của nó là ức chế tăng sinh tế bào bằng cách tạo nên phức hợp vững bền với DNA và gây cản trở tổng hợp RNA phụ thuộc DNA. Trên thế giới, những nghiên cứu đầu tiên ghi nhận tác dụng điều trị của Actinomycin D trên mặt bệnh u nguyên bào nuôi đã được công bố từ thập kỷ 60 của thế kỷ trước [10], [11]. Actinomycin D cũng được áp dụng khá rộng rãi và nằm trong phác đồ điều trị u nguyên bào nuôi của nhiều quốc gia [1], [6], [7]. Ngoài việc sử dụng trong các phác đồ đa hóa trị liệu như MAC, EMACO, EMAEP để điều trị u nguyên bào nuôi nguy cơ cao, Actinomycin D còn được sử dụng như một phác đồ đơn hóa trị liệu để điều trị u nguyên bào nuôi nguy cơ thấp. Năm 1975, R. Osathanondh và cộng sự nghiên cứu điều trị Actinomycin D là phác đồ đầu tay trên 31 bệnh nhân u nguyên bào nuôi không di căn và 39 bệnh nhân có di căn đã thu được kết quả trong nhóm không di căn 94% số bệnh nhân thuyên giảm hoàn toàn và 67% số bệnh nhân có di căn cũng đáp ứng tốt điều trị [12]. Năm 1987, Petrilli và cộng sự nghiên cứu và đề xuất phác đồ điều trị 1 liều tiêm tĩnh mạch 1,25 mg/m2 da cho 31 bệnh nhân u nguyên bào nuôi nguy cơ thấp mỗi 3 tuần một lần, tỷ lệ thành công là 94%, số liều Actinomycin D trung bình là 4 chu kỳ, và tác dụng không mong muốn chủ yếu là loét đường tiêu hóa nhưng trong giới hạn chịu đựng và không có trường hợp nào có nguy hiểm đến tính mạng [13]. Từ đó đến nay cũng đã có rất nhiều nghiên cứu đánh giá và so sánh tác dụng của 2 loại hóa chất MTX và Actinomycin D đối với nhóm bệnh nhân u nguyên bào nuôi nguy cơ thấp cũng như cách chia liều của 2 loại hóa chất này nhằm tìm ra phác đồ hóa chất có hiệu quả điều trị cao nhất, giảm thiểu những tác dụng không mong muốn cũng như tiết kiệm chi phí điều trị nhất [9], [14-18]. Qua các nghiên cứu đó, 2 loại hóa chất này đều chứng tỏ hiệu quả cao đối với nhóm bệnh nhân u nguyên bào nuôi nguy cơ thấp. Vì vậy, 2 loại hóa chất này vẫn luôn cạnh tranh vị trí là phác đồ điều trị đầu tay trên nhóm bệnh nhân này. Actinomycin D cho hiệu quả điều trị tốt hơn, nhưng MTX có giá thành rẻ hơn ở nhiều quốc gia và ít độc tính hơn, nên Methotrexate trở thành phác đồ đầu tay phổ biến hơn trong điều trị [15],[17]. Actinomycin D thường được dùng trong những trường hợp có suy gan và kháng MTX.
Tại Việt Nam, Actinomycin D thường được kết hợp trong các phác đồ EMACO, EMAEP chứ hiếm khi được sử dụng như một phác đồ đơn hóa trị liệu để điều trị u nguyên bào nuôi. Bệnh viện Phụ Sản Trung ương là một trong số những đơn vị điều trị ung thư đi tiên phong trong việc áp dụng phác đồ Actinomycin D 5 ngày trong điều trị u nguyên bào nuôi nguy cơ thấp kháng MTX. Qua 3 năm điều trị và thu thập, phân tích số liệu, chúng tôi cũng đã có một số kết luận được rút ra.
Các yếu tố ảnh hưởng đến kết quả điều trị
Nhóm đối tượng nghiên cứu của chúng tôi gồm 40 bệnh nhân được chẩn đoán u nguyên bào nuôi nguy cơ thấp, được điều trị bằng MTX thất bại, chuyển sang phác đồ Actinomycin D 5 ngày tiêm 0,5mg mỗi ngày, nghỉ 2 tuần rồi tiêm nhắc lại. Qua phân tích số liệu thấy tỷ lệ thành công nói chung là 85%. Chúng tôi so sánh với một thiết kế nghiên cứu tương tự là nghiên cứu của YM. Hoeijmaker và cộng sự (2020) [19] thấy có những nét tương đồng và khác biệt. Tác giả này chọn bệnh nhân nghiên cứu cũng không tính đến nồng độ phCG huyết thanh trước điều trị nhằm mong muốn tìm ra điểm giới hạn không nên điều trị Actinomycin D để có kế hoạch điều trị bằng EMACO sớm. Tỷ lệ thành công của chúng tôi cao hơn tỷ lệ thành công của tác giả này là 66,7% số bệnh nhân đáp ứng hoàn toàn, số bệnh nhân còn lại phải chuyển sang dùng phác đồ đa trị liệu. Cũng theo tác giả này, tiền sử thai nghén và nồng độ phCG trước điều trị Actinomycin D là những nguy cơ dẫn đến điều trị thất bại với tỷ suất chênh và khoảng tin cậy tương ứng là OR 19,30, CI 95% 2,04-182,60, p = 0,01 và OR 2,77, CI 95% 1,18-6,50, p = 0,02, tương ứng với các biến trên. Trong khi đó, không thấy tác giả đề cập đến vai trò của điểm FIGO trong kết quả điều trị. Ở nghiên cứu của chúng tôi, nồng độ phCG huyết thanh cũng liên quan chặt chẽ với kết quả điều trị. Với nồng độ phCG < 300IU/l, khả năng khỏi hoàn toàn lên đến 91,2% với p = 0,03, OR: 10,33. CI 95%: 1,44 -75,69. Khi phân tích đa biến thì thấy nồng độ phCG < 300 IU/l, khả năng khỏi bệnh là 91,2%, từ 300 – <1000 IU/l, khả năng khỏi bệnh là 8,8% và trên 1000 IU/l, khả năng khỏi bệnh là 0%. Sự khác biệt có ý nghĩa thống kê với p = 0,001 < 0,05. Điều này khá tương đồng với kết quả của tác giả Hoeijmaker. Tuy nhiên, khi phân tích tiền sử thai kỳ chúng tôi không thấy có sự liên quan về mặt thống kê với kết quả điều trị. Đây là sự khác biệt thú vị giữa kết quả của chúng tôi và của nhóm tác giả trên.
So sánh với một nghiên cứu khác của tác giả Woo Dae Kang và cộng sự (2010) [20], tác giả này sử dụng phác đồ Actinomycin D 1,25mg/m2 da tiêm 1 lần cho các bệnh nhân kháng MTX, sau đó cách 2 tuần tiêm nhắc lại đến khi khỏi bệnh hoặc kháng thuốc. Tỷ lệ thành công của tác giả này là 75, 7% với số chu kỳ Actinomycin D từ 2 – 7 chu kỳ, trung bình là 4 chu kỳ. Tỷ lệ này thấp hơn tỉ lệ thành công theo nghiên cứu của chúng tôi. Số chu kỳ Actinomycin D thì hoàn toàn tương đồng với kết quả của chúng tôi (đã được trình bày ở mục 3.2). Nghiên cứu này cũng chỉ ra giá trị nồng độ phCG trước điều trị Actinomycin D có ảnh hưởng rất lớn đến kết quả điều trị. Theo nghiên cứu này, nhóm bệnh nhân có nồng độ phCG trước điều trị >1000 IU/l khả năng kháng thuốc cao gấp 8,91 lần so với nhóm bệnh nhân có nồng độ phCG trước điều trị < 1000 IU/l. Ở nghiên cứu của chúng tôi, với bệnh nhân có nồng độ phCG > 1000 IU/l không có bệnh nhân nào đáp ứng điều trị. Như vậy nồng độ phCG trước điều trị Actinomycin là một mốc quan trọng để tiên lượng khả năng thất bại trong điều trị.
Yếu tố thứ 2 có liên quan đến kết quả điều trị là điểm FIGO tại thời điểm chẩn đoán bệnh. Điểm FIGO từ 0-2 có tỷ lệ thành công lên đến 100%. Khả năng thành công khi bệnh nhân có điểm FIGO từ 0-2 điểm lớn gấp 1,4 lần so với nhóm bệnh nhân có điểm FIGO trước điều trị từ 3 điểm trở lên với p = 0,001. Sự khác biệt có ý nghĩa thống kê với Như vậy, nhóm đố’i tượng có điểm từ 0-2 điểm FIGO được chỉ định điều trị Actinomycin D là một chỉ định hợp lý. Chúng tôi chọn điểm FIGO tại thời điểm chẩn đoán bệnh để phân tích mối liên hệ với kết quả điều trị chứ không chọn điểm FIGO tại thời điểm bệnh nhân kháng Methotrexate đổi phác đồ điều trị vì cách tính điểm FIGO khi thay đổi phác đồ điều trị vẫn chưa có sự thống nhất ở các hướng dẫn điều trị đã được công bố.
Các tác dụng không mong muốn của Actinomycin D
Về vấn đề tác dụng phụ của Actinomycin D, chúng tôi ghi nhận có 4 tác dụng không mong muốn phổ biến nhất của Actinomycin là nôn và buồn nôn, viêm miệng, hạ bạch cầu và tăng men gan. 75% số bệnh nhân điều trị có xuất hiện tác dụng không mong muốn của thuốc. Nhưng phân tích từng tác dụng không mong muốn riêng lẻ thì thấy số bệnh nhân xuất hiện tác dụng không mong muốn không nhiều và mức độ không nặng. Với triệu chứng nôn và buồn nôn, tổng số bệnh nhân xuất hiện triệu chứng nôn và buồn nôn là 17,5% trong đó nôn nặng chỉ chiếm 2,5%. Triệu chứng viêm miệng chỉ có 12,5% số bệnh nhân mắc, trong đó cũng chỉ có 2,5% số bệnh nhân loét miệng độ 3. Hạ bạch cầu và tăng men gan là hai tác dụng không mong muốn thường gặp hơn, trong đó số bệnh nhân xuất hiện hạ bạch cầu chiếm 42,5%, tuy nhiên số bệnh nhân hạ bạch cầu nặng cũng chỉ chiếm 5%. Tăng men gan có số bệnh nhân là 38%, nhưng mức độ tăng men gan cũng không nặng và có thể tự phục hồi vào chu kỳ điều trị tiếp theo mà không cần điều trị. Qua đó có thể thấy phác đồ đơn hóa trị liệu Actinomycin D là một phác đồ điều trị an toàn đối với nhóm bệnh nhân u nguyên bào nuôi kháng MTX. So với việc điều trị EMACO thì phác đồ này có nhiều ưu điểm hơn như đường dùng thuốc đơn giản hơn, chăm sóc trước, trong, sau điều trị dễ dàng hơn, thời gian dùng thuốc cho bệnh nhân trong 1 ngày và số ngày điều trị trong 1 chu kỳ ít hơn so với dùng EMACO. Ngoài ra, bệnh nhân chỉ phải chịu độc tính của 1 loại hóa chất thay vì 5 loại hóa chất khác nhau với tác động không mong muốn cộng gộp. Do đó, bệnh nhân sẽ đỡ mệt và nhân viên y tế đỡ khó khăn hơn trong chăm sóc, điều trị bệnh nhân. Vì thế, việc sử dụng Actinomycin D thay thế phác đồ EMACO để điều trị nhóm bệnh nhân u nguyên bào nuôi nguy cơ thấp kháng MTX nên được khuyến khích áp dụng rộng rãi hơn.
KẾT LUẬN
Qua phân tích việc sử dụng phác đồ Actinomycin D 5 ngày trên 40 bệnh nhân kháng MTX, chúng tôi rút ra một số nhận xét sau: sử dụng Actinomycin D theo phác đồ đơn hóa chất liên tiếp 5 ngày cho các bệnh nhân u nguyên bào nuôi nguy cơ thấp thất bại với MTX đem lại tỷ lệ thành công chung là 85% và lên tới 92,1% với nhóm bệnh nhân có nồng độ phCG <300IU/l. Đặc biệt, với nhóm bệnh nhân có điểm FIGO từ 0-2 điểm, tỷ lệ khỏi bệnh lên đến 100%. Các tác dụng phụ bao gồm nôn và buồn nôn, viêm miệng, tăng men gan và hạ bạch cầu nhưng không đáng kể hoặc ở mức độ nhẹ có thể chấp nhận được. Vì thế việc sử dụng phác đồ Actinomycin D 5 ngày thay thế
EMACO trong những trường hợp u nguyên bào nuôi nguy cơ thấp thất bại với điều trị MTX có điều kiện nồng độ phCG < 300IU/l và điểm FIGO từ 0- 2 điểm nên được ứng dụng rộng rãi.









![[MIỄN PHÍ] Tra cứu và Tải trọn bộ Dược điển Việt Nam VI PDF mới nhất](https://itppharma.com/wp-content/uploads/2026/03/duoc-dien-viet-nam-vi-100x70.jpg)

