Bài viết TỔNG QUAN VỀ VIÊM TỤY CẤP: ĐỊNH NGHĨA, NGUYÊN NHÂN, ĐIỀU TRỊ – Tải file PDF Tại đây.
Biên dịch: NT HN
ĐỊNH NGHĨA
Có 3 khái niệm được đề cập: viêm tụy cấp (AP), viêm tụy tái diễn (ARP) và viêm tụy mạn (CP). AP được định nghĩa cần ít nhất 2 trong 3 tiêu chuẩn sau: đau bụng gợi ý viêm tụy cấp, amylase và/hoặc lipase huyết thanh > 3 lần giới hạn trên bình thường, và hình ảnh học gợi ý viêm tụy cấp. ARP được định nghĩa là > 2 đợt viêm tụy cấp riêng biệt, giữa các đợt trở về bình thường. CP được chẩn đoán dựa vào sự hiện diện của đau bụng điển hình kèm theo đặc điểm trên hình ảnh học, hoặc suy tụy ngoài tiết kèm theo đặc điểm trên hình ảnh học, hoặc suy tụy nội tiết kèm theo đặc điểm trên hình ảnh học.
| BẢNG 1. Định nghĩa viêm tụy ở trẻ em | |
| Thuật ngữ | Định nghĩa lâm sàng |
| Viêm tụy cấp (AP) | Cần ít nhất 2 trong 3 tiêu chuẩn:
1. Đau bụng gợi ý, hoặc nghi ngờ viêm tụy cấp (ie, đau bụng khởi phát cấp tính, đặc biệt là vùng thượng vị) 2. Amylase và/hoặc lipase huyết thanh tăng ít nhất 3 lần giới hạn trên bình thường (IU/L) 3. Hình ảnh học gợi ý, hoặc nghi ngờ viêm tụy cấp (eg, siêu âm, CT, MRI/MRCP, EUS) |
| Viêm tụy khởi phát ở trẻ em
Viêm tụy tái diễn |
Đợt khởi phát viêm tụy đầu tiên trước 19th tuổi
Cần ít nhất 2 đợt viêm tụy cấp riêng biệt (mỗi đợt được định nghĩa như bên trên), cùng với: • Đau khỏi hẳn (> 1 tháng không đau bụng giữa các đợt chẩn đoán viêm tụy cấp) HOẶC • Bình thường hóa hoàn toàn các triệu chứng đau, irrespective thời gian đặc hiệu giữa các đợt viêm tụy cấp |
| Viêm tụy mạn (CP) | Cần ít nhất 1 trong 3 tiêu chuẩn sau:
1. Đau bụng phù hợp với nguồn gốc tại tụy và hình ảnh học gợi ý tổn thương tụy mạn tính* 2. Bằng chứng suy tụy ngoại tiết+ và gợi ý trên hình ảnh học 3. Bằng chứng suy tụy nội tiết¥ và gợi ý trên hình ảnh học HOẶC • Phẫu thuật hoặc sinh thiết tụy có đặc điểm mô bệnh học gợi ý viêm tụy mạn. |
*Hình ảnh học gợi ý viêm tụy mạn/phá hủy nhu mô tụy bao gồm: thay đổi ống tụy và thay đổi nhu mô tụy (lớn toàn thể hoặc khu trú, bờ không đều).
+ Suy tụy ngoại tiết được chẩn đoán qua elastase-1 monoclonal assay phân < 100 ug/g phân (2 mẫu đơn độc cách nhau > 1 tháng).
+ Suy tụy nội tiết được chẩn đoán dựa vào tiêu chuẩn WHO 2006 về tình trạng đái tháo đường (đường huyết lúc đói > 7 mmol/L (126 mg/dL) hoặc glucose huyết tương test dung nạp > 11.1 mmol/L (200 mg/dL) sau khi uống đường 1.75g/kg ở trẻ (tối đa 75g).
PHÂN LOẠI
Viêm tụy cấp là vấn đề mới nổi trong nhi khoa, hầu hết các trường hợp tự khỏi. Tuy nhiên, khoảng 10% đến 30% phát triển tình trạng “viêm tụy cấp nặng”.
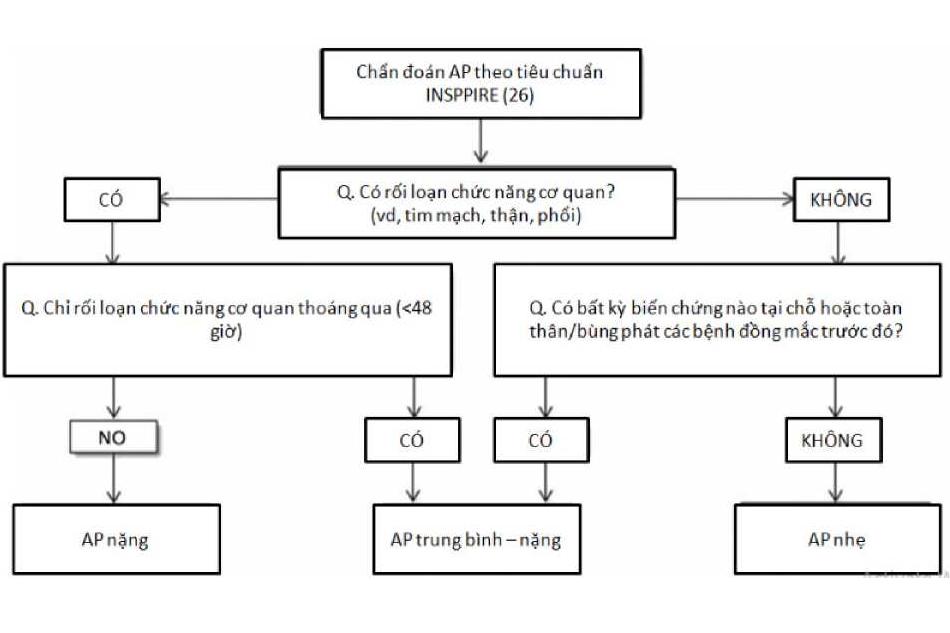
Phân độ viêm tụy cấp chia thành nhẹ, trung bình-nặng, và nặng. Viêm tụy cấp nhẹ được định nghĩa là viêm tụy cấp không có suy cơ quan, không biến chứng tại chỗ hoặc toàn thân, và thường tự khỏi trong tuần đầu. Viêm tụy cấp trung bình-nặng được định nghĩa là sự hiện diện của suy cơ quan thoáng qua không quá 48 giờ, hoặc biến chứng tại chỗ hoặc bùng phát bệnh đồng mắc. Viêm tụy cấp nặng được định nghĩa là suy cơ quan dai dẳng kéo dài trên 48 giờ. Sự hiện diện của hội chứng đáp ứng viêm toàn thân liên quan đến tăng nguy cơ rối loạn chức năng cơ quan dai dẳng.
| BẢNG 2. Tiêu chuẩn rối loạn chức năng cơ quan theo IPSC | ||
| Rối loạn chức năng tim mạch | Rối loạn chức năng hô hấp | Rối loạn chức năng thận |
| > 1 trong các yếu tố sau dù đã bolus dịch TM liều > 40 ml/kg trong 1 giờ Tụt HA < bách phân vị 5th theo tuổi hoặc HATThu < 2SD below normal theo tuổi
Cần thuốc vận mạch để duy trì huyết áp trong giới hạn bình thường (dopamine > 5 ug/kg/phút hoặc dobutamine, epinephrine, hoặc norepinephrine bất cứ liều nào) Hai trong số các yếu tố sau: Toan chuyển hóa không rõ nguyên nhân (BD > 5 mEq/L) Tăng lactate > 2 giới hạn trên bình thường Thiểu niệu: nước tiểu < 0.5 ml/kg/h CRT kéo dài: > 5s Chênh lệch nhiệt độ trung tâm và nhiệt độ ngoại biên > 3oC. |
> 1 trong các yếu tố sau khi không có sự hiện diện của bệnh lý phổi hoặc bệnh tim bẩm sinh tím
PaO2/FiO2 < 300 khi không có sự hiện diện của bệnh tim bẩm sinh tím hoặc bệnh phổi tồn tại trước đó (2) PaCO2 > 65 torr hoặc 20 mmHg trên mức bình thường (3) FiO2 > 50% để duy trì độ bão hòa oxy > 92% (4) Cần thở máy không chọn lọc |
(1) Creatinine huyết thanh > 2 lần giới hạn trên bình thường theo tuổi hoặc tăng gấp 2 lần giá trị creatinine nền |
Định nghĩa hội chứng đáp ứng viêm toàn thân ở trẻ em
Bảng 3: Tiêu chuẩn SIRS 2002 theo IPSC:
Sự hiện diện tối thiểu 2 trong 4 tiêu chuẩn (1 trong số đó phải bao gồm bất thường thân nhiệt hoặc số lượng bạch cầu):
Phân độ viêm tụy cấp:
|
KHUYẾN CÁO ĐIỀU TRỊ
Khuyến cáo chẩn đoán
Tiêu chuẩn chẩn đoán (1a):
Thoả mãn ít nhất 2 trong 3 tiêu chuẩn sau:
- Đau bụng kiểu tuỵ
- Tăng amylase và/hoặc lipase > 3 lần giới hạn trên bình thường
- Hình ảnh học phù hợp với viêm tụy cấp
Lựa chọn hình ảnh học (1b):
- Hình ảnh học ban đầu có thể là siêu âm bụng, đối với các trường hợp biến chứng/nghi ngờ cần tìm nguyên nhân CT hoặc MRI
Các xét nghiệm khác (1c):
- Men gan: AST, ALT, ALP, G
- Triglyceride
- Canxi
Khuyến cáo bù dịch giai đoạn đầu
- Đứa trẻ viêm tụy cấp nên được bắt đầu hồi sức với dịch tinh thể, LR hoặc NS. Đánh giá tình trạng huyết động/trạng thái mất nước, nếu có bằng chứng của suy tuần hoàn, bolus 10-20 mL/kg được khuyến cáo. (2a)
- Đứa trẻ được chẩn đoán viêm tụy cấp nên được duy trì 1.2-2 lần dịch truyền, kèm theo dõi lượng nước tiểu trong 24-48 giờ tiếp theo. (2a)
Khuyến cáo theo dõi bệnh nhân viêm tụy cấp
Theo dõi bệnh nhân viêm tụy cấp có thể phát hiện các biến chứng, bao gồm SIRS hoặc rối loạn chức năng cơ quan/suy tạng. Theo dõi sát tim mạch, hô hấp, thận trong vòng 48 giờ đầu vì hầu hết biến chứng sẽ khởi phát trong khung thời gian này. Lượng nước tiểu là chỉ điểm quan trọng trong bù dịch hồi sức, ở người lớn cho thấy lợi ích đích duy trì > 0.5 đến 1 mL/kg/giờ.
- Ở bệnh nhân nhập viện, theo dõi sinh hiệu (độ bão hòa oxy, huyết áp và nhịp thở) ít nhất mỗi 4 giờ trong 48 giờ đầu nhập viện và trong giai đoạn bù dịch tích cực.
- BUN, cre và lượng nước tiểu nên được theo dõi thường quy trong 48 giờ đầu vì nó là chỉ điểm bù dịch thích hợp và sàng lọc AKI.
Khuyến cáo điều trị giảm đau
Không có dữ liệu nói về điều trị giảm đau tối ưu trong viêm tụy cấp ở trẻ em.
- Morphine hoặc opioid khác đường TM nên được dùng trong viêm tụy cấp khi bệnh nhân đau không đáp ứng với acetaminophen hoặc NSAIDs. (2c)
- Hội chẩn chuyên gia trong những trường hợp đau nghiêm trọng để tối ưu việc điều trị đau.
Dinh dưỡng trên BN viêm tụy cấp
Nhiều tài liệu ở người lớn hỗ trợ lập luận dinh dưỡng đường miệng sớm giúp giảm biến chứng viêm tụy cấp và cải thiện tỉ lệ sống sót. Trong nhi khoa, dinh dưỡng đường miệng sớm trong viêm tụy cấp mức độ nhẹ, và một số case được báo cáo trong viêm tụy cấp nặng.
Trừ khi có chống chỉ định trực tiếp không thể ăn đường miệng, nếu không đứa trẻ viêm tụy cấp mức độ nhẹ có thể có lợi khi ăn sớm (trong vòng 48-72 giờ biểu hiện) để giảm LOS và giảm nguy cơ rối loạn chức năng cơ quan.
Dinh dưỡng TM (PN) nên được xem xét trong những trường hợp không thể nuôi ăn đường miệng trong giai đoạn kéo dài (hơn 5-7 ngày) như trong liệt ruột, rò phức tạp, để giảm tình trạng dị hóa của cơ thể.
Khuyến cáo điều trị kháng sinh
- Kháng sinh không được dùng trong điều trị viêm tụy cấp, trừ khi có bằng chứng của nhiễm trùng hoại tử, hoặc ở bệnh nhân viêm tụy hoại tử nhập viện và không cải thiện lâm sàng khi không dùng kháng sinh. Kháng sinh có thể thấm vào mô hoại tử nên có thể làm chậm can thiệp phẫu thuật và giảm tỉ lệ bệnh tật cũng như tử vong.
- Không khuyến cáo điều trị kháng sinh dự phòng theo kinh nghiệm ở trẻ viêm tụy cấp mức độ nặng.
- Kháng sinh chỉ được chỉ định trong những trường hợp viêm tụy hoại tử.
Điều trị hỗ trợ
- Anti-proteases không được khuyến cáo trong điều trị viêm tụy ở trẻ em ở thời điểm này.
- Probiotics không có lợi ích trong viêm tụy cấp mà còn gây tăng tỉ lệ tử vong Không được khuyến cáo trong điều trị.
Vai trò của ERCP trong viêm tụy cấp
Vai trò của ERCP trong viêm tụy cấp chủ yếu liên quan đến điều trị viêm tụy thứ phát do sỏi túi mật hoặc sỏi bùn. Các tài liệu người lớn cho thấy ERCP trong vòng 48 giờ khởi phát triệu chứng nếu bệnh nhân có vàng da tắc mật và/hoặc viêm đường mật. Ít gặp hơn, chỉ định ERCP trong viêm tụy cấp do sỏi ống tụy, hẹp, rò nang giả tụy và rò ống tụy hoặc rách ống tụy.
Vai trò của phẫu thuật điều trị
Chỉ định phẫu thuật can thiệp cấp trong AP bao gồm chấn thương bụng khi tình trạng bệnh nhân không ổn định và/hoặc tìm thấy tổn thương liên quan đến các cơ quan khác. Trong bệnh cảnh biliary pancreatitis, cắt túi mật cho thấy không chỉ an toàn, mà còn ngăn ngừa tái phát. Tài liệu người lớn cho thấy can thiệp sớm viêm tụy hoại tử có thể gây tăng tỉ lệ bệnh tật và tỉ lệ tử vong, và do đó phẫu thuật cắt lọc viêm tụy hoại tử trên bệnh nhân không ổn định nên được hoãn ít nhất 4 tuần và lý tưởng là được thực hiện qua nội soi hoặc can thiệp qua da.
Tài liệu tham khảo
- https://www.naspghan.org/files/documents/pdfs/training/curriculum- resources/pancreatic-
- disease/MorinvilleDefinitionof pancreatitisand surveyof practicesJPGN2012 Pancrea sSentinelArticle.pdf
- https://naspghan.org/files/Classificationof Acute Pancreatitisinthe.32(2).pdf
- https://naspghan.org/files/Management of Acute PancreatitisinthePediatric.33.pdf









![[MIỄN PHÍ] Tra cứu và Tải trọn bộ Dược điển Việt Nam VI PDF mới nhất](https://itppharma.com/wp-content/uploads/2026/03/duoc-dien-viet-nam-vi-100x70.jpg)

