Bài viết Định nghĩa, nguyên nhân và phương pháp điều trị nám da – Tải file PDF Tại đây.
Biên dịch: Bác sĩ Phạm Ánh
Giới thiệu
Định nghĩa nám
Nám là hiện tượng tăng tổng hợp melanin, xảy ra ở vùng phơi bày ánh sáng, đặc biệt là vùng mặt. Nó hiếm khi xảy ra ở tuổi dậy thì và hay gặp ở phụ nữ, đặc biệt là phụ nữ, cũng gặp ở 10% đàn ông. Nám mới có thể xuất hiện và nặng hơn các nám cũ khi phụ nữ mang thai. Triệu chứng là các dát màu nâu, ranh giới không rõ ràng và đối xứng ở vùng.
Phơi bày ánh sáng ở trên mặt. Chúng thường liên kết thành mạng lưới. Chúng bị đen đi bởi ánh nắng- thứ làm chúng đậm lên vào mùa hè và giảm đi vào mùa đông, i.e, đó là những thay đổi theo mùa. Nám thường gặp ở người châu Á và phụ nữ Hispanic, những người sống trong khu vực nhiều ánh nắng. Nó thường xảy ra ở bệnh nhân có tuýp da IV, V, VI theo Fitzpatrick. [1].
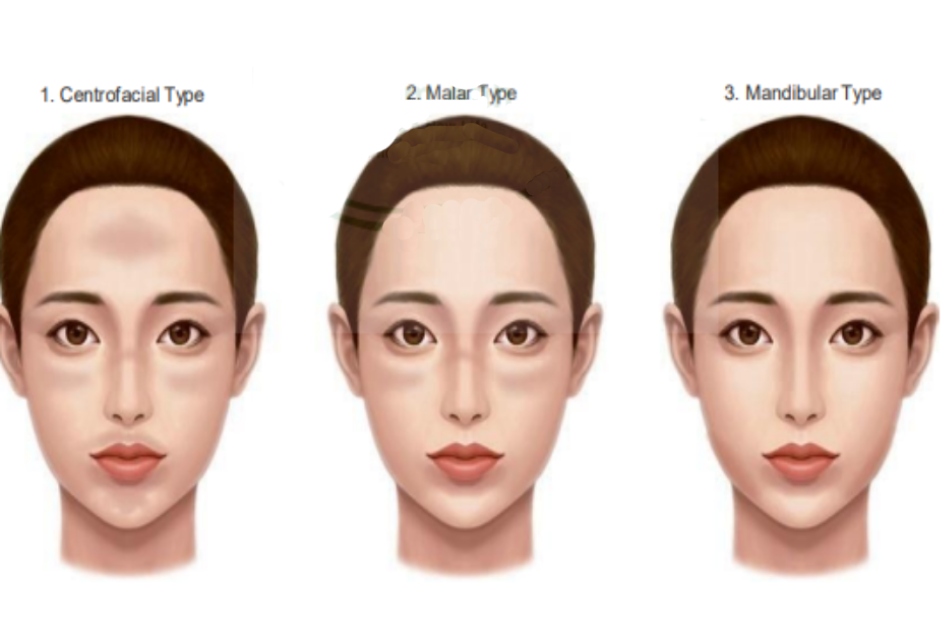
Mũi, cằm và môi trên. Thể má chiếm 21% và phân bố ở mũi, gò má. Thể hàm dưới chiếm 16% và phân bố dọc theo xương hàm dưới. 1 thể nám mở rộng nữa là có thể xảy ra ở những phần cơ thể không phải mặt, bao gồm cổ, ức, cẳng tay, và đầu chi trên. Nhưng, phân loại nám theo sự phân bố dường như không có ý nghĩa lâm sàng. Tuy nhiên, chúng tôi thấy rằng, nám vùng dưới mắt kháng trị.
Nám có thể được phân loại thành 3 tuýp theo sinh bệnh học, dựa trên độ sâu của sắc tố melanin: thượng bì, bì, và hỗn hợp. Đèn Wood được sử dụng để phân biệt giữa nám bì và thượng bì. Nám thượng bì thì đậm hơn trong khi nám bì thì không. Nám thượng bì đáp ứng tốt với thuốc bôi hơn nám bì. Lee và cộng sự nghiên cứu 411 bệnh nhân nám tại 5 bệnh viện ở Hàn Quốc. Nám được chia thành 3 tuýp. Màu ánh nâu và có viền rõ được phân thành nám thượng bì. Màu ánh xanh và có viền không rõ được phân thành nám bì. Khi nhìn thấy cả nám thượng bì và nám bì, chúng được phân loại là nám hỗn hợp.
Chẩn đoán phân biệt nám
Tăng sắc tố do thuốc, , ery- thema dyschromicum perstans (EDP), Lichen planus pigmentosus, abrupti dermacation between sideburn and the lighter skin posteriorly, phát ban dạng lichen do thuốc, Riel’s melanosis, tăng sắc tố sau viêm (PIH), matura- tional dyschromia, tăng sắc tố quanh mắt, acanthosis nigricans, tàn nhang, đồi mồi, ochronosis nội sinh.
Rodriques và cộng sự lưu ý rằng 2 loại nám có lợi khi chẩn đoán phân biệt với các tổn thương sắc tố khác [5]. Đầu tiên, nám ở vùng quanh mắt và ở hàm dưới. Thứ 2, First, melasma occurs in the orbital rim and rarely in the mandi- ble. Second, melasma is neither dark, such as pigmentation by medication-induced hyperpigmentation or erythema dyschromicum perstans (EDP) nor gray like cement. Tuy nhiên, trên thực tế, thường khó chẩn đoán phân biệt nám.
Vấn đề của nám
Điều trị nám bằng laser có thể gây ra 3 vấn đề. Thứ nhất, nám tiềm ẩn có thể chuyển thành nám hiện diện. Thứ 2, nám đang hiện diện có thể nặng hơn. Thứ 3, sau điều trị laser, nám có thể xảy ra ngay cả ở những vùng không được chiếu tia laser. Chúng tôi sẽ nói về 3 vấn đề này từng cái một. Thứ nhất, khi IPPL trở nên phổ biến ở các phòng khám tư, tăng sắc tố sau IPL tương tự như nám thường xảy ra. Negishi và cộng sự nghiên cứu hiện tượng này bằng cách so sánh ảnh bình thường với ảnh được thực hiện dưới tia UV. [6]. 1 khảo sát với 223 phụ nữ Nhật cho thấy 63 người ( 22,3 %) có nám không thể nhìn thấy
dưới ánh sáng bình thường nhưng có thể nhìn thấy dưới tia UV. Đó là, nám tiềm tàng có thể quan sát được. Hơn nữa, biểu hiện l âm sàng cho thấy khi bệnh nhân có nám tiềm tàng được quan sát dưới tia UV, nám mới có thể xuất hiện trên lâm sàng ở cùng vị trí sau khi chiếu IPL. Trong khi điều trị laser, hãy nhớ rằng chúng ta không thể nhìn thấy nám của bệnh nhân chỉ bằng mắt thường, vì luôn có khả năng tồn tại nám tiềm tàng. Thứ 2, khi điều trị nám với thông số laser đã hiệu quả với tổn thương sắc tố khác, nám có thể biến mất lúc đầu nhưng có thể đậm hơn theo thời gian, và sau đó với 1 điều trị laser
khác, nó dường như lại biến mất, chỉ trở nên đậm hơn.
Như vậy, đó là 1 vòng luẩn quẩn. Nếu nám không được chẩn đoán chính xác và điều trị giống như những tổn thương sắc tố khác, nám có thể nặng hơn. Do đó, chẩn đoán chính xác nám là vô cùng quan trọng.
Thứ 3, sau điều trị laser, nám có thể xuất hiện ở cả những vùng không được chiếu tia laser. Lee và cộng sự , điều trị cho 1 phụ nữ 37 tuổi có ABNOM với 1064-nm Q-switched Nd:YAG laser 5 lần , cách 4 tuần/ lần. 1 tháng sau, xuất hiện nám xung quanh vùng ABNOM. Nám xuất hiện ở khu vực không được chiếu tia laser. (Fig. 12.2).
3 vấn đề được review ở trên – Nám tiềm tàng chuyển thành nám hiện diện. Nám đang hiện diện trở nặng hơn. Nám mới sau điều trị tổn thương sắc tố khác, ví dụ như ABNOM, có thể xảy ra khi điều trị laser ở phòng khám. Những tình huống này có thể làm cho cả bác sĩ và bệnh nhân khó khăn. Vì vậy, trong quá khứ, laser được chống chỉ định trong điều trị nám. Mặc dù không có chú thích nào trong giấy tờ và sách vở, tôi tin rằng sự kích hoạt tế bào hắc tố là cơ chế của cả 3 tình huống trên.
Tại sao lại xảy ra chuyện này? Cơ chế của nám vẫn chưa được hiểu rõ, nhưng sự hoạt động của tế bào hắc tố, nguyên nhân gen, ảnh hưởng của hormon, và tia UV đóng vai trò quan trọng trong hình thành nám. T ôi đặc biệt tin rằng sự hoạt động của tế bào hắc tố là vấn đề cốt lõi. . Những nguyên nhân khác bao gồm thuốc tránh thai, liệu pháp estrogen, rối loạn chức năng buồng trứng hoặc tuyến giáp, u buồng trứng, mỹ phẩm, dinh dưỡng, nhiễm độc ánh sáng, thuốc nhạy cảm ánh sáng, thuốc động kinh. [8].
Tuy nhiên, các bài báo được công bố gần đây cho rằng nó trái ngược với những nguyên nhân của nám. Đầu tiên, 1 nghiên cứu gồm 324 bệnh nhân tại 12 tiện nghie y khoa ở 9 quốc gia cho thấy rằng chỉ 50% bệnh nhân nám có tiền sử gia đình. Nám thường xảy ra ở tuổi 20-30, nhưng 1 số xảy ra ở tuổi 40 ( 14%) và 50 ( 6%). Nám xảy ra sớm ở da sáng màu , trong khi xảy ra muộn ở da tối màu ( Tuýp da Fitzpatrick V, VI),1 số thậm chí sau mãn kinh. Do đó, yếu tố chủng tộc dường như thích hợp hơn yếu tố gia đình về nguyên nhân gây nám. Về yếu tố ảnh hưởng của hormon, chỉ 20% bệnh nhân nám có nám phát triển trong giai đoạn mang thai và dùng thuốc tránh thai
Và mặc dù tia UV được biết đến là nguyên nhân chủ yếu gây ra sự quay lại của nám, nám vẫn được báo cáo là quay lại ở những bệnh nhân thoa kem chống nắng thường xuyên. Những báo cáo gần đây cho thấy ánh sáng nhìn thấy là nguyên nhân khác gây tăng sắc tố trên da, đặc biệt là tuýp da Fitzpatrick IV – VI. Do đó, có những tranh cãi rằng kem chống nắng có hiệu quả ngăn chặn hạn chế và kem chống nắng có màu ( như BB cream) ngăn chặn ánh sáng nhìn thấy hiệu quả hơn trong việc ngăn ngừa nám quay trở lại.
1 điều thú vị là mỹ phẩm là 1 trong những nguyên nhân gây nám. Kenichirou Kasai, tác giả của “Skin spots treatment clinics,” gợi ý rằng nguyên nhân của nám do “ sự phá vỡ hàng rào gây nên bởi tăng kích thích mạn tính ( cọ xát quá mức)” [10]. Theo khía cạnh khác, có giả thuyết cho rằng nám có cùng cơ chế với PIH, để bảo vệ da vì hàng rào da bị phá vỡ do sự kích thích mạn tính gây nên bởi mỹ phẩm. Kasai, 1 bác sĩ người Nhật , đánh giá bệnh nhân nám , và thấy những xu hướng thú vị (sự tăng kích thích mạn tính) ở bệnh nhân nám. Anh ấy quan sát thấy rằng luôn có “ mất cấu trúc hàng rào” ở tổn thương nám và không có “ mất cấu trúc hàng rào” ở những vùng không có nám. Thêm nữa, quan sát thấy rằng khi thực hiện các biện pháp làm giảm sự phá vỡ hàng rào thì tình trạng nám giảm đi, và khi làm các biện pháp làm hàng rào tổn thương nặng hơn thì tình trạng nám nặng hơn. Và, tuổi có nám xảy ra đồng thời với tuổi “ sử dụng mỹ phẩm”. Không có nám ở trẻ em hay người già, những người không dùng mỹ phẩm..
Kasai tin rằng việc trang điểm hằng ngày và tẩy trang là nguyên nhân chính làm mất chức năng hàng rào. Hơn nữa, việc bôi và tẩy đi quá nhiều sản phẩm mỹ phẩm để che đi nám, cũng góp phần phá hủy hàng rào bảo vệ da và làm nám nặng hơn. Do đó, lý do chính của nhiều vấn đề da ( viêm da tiếp xúc dị ứng cây sơn , hồng ban, bong vảy …) thường thấy ở bệnh nhân nám có thể giải thích bởi sự mất cấu trúc hàng rào da.
Vì lý do này, Kasai cho rằng thuốc bôi nám có thể gây ra các triệu chứng kích ứng và tác dụng phụ.
Tuy nhiên, vì những suy đoán này chỉ là những giả thuyết dựa trên những quan sát riêng lẻ, Kasai nói rằng anh ấy đã xuất bản 1 cuốn sách tên là “ Skin sopts treatment clinics” với hy vọng thế hệ tương lai sẽ xác nhận những giả thuyết này là đúng. Bây giờ, chúng ta sẽ xem xét, liệu rằng giả thuyết của Kasai có đúng không, sự phá hủy cấu trúc hàng rào dabowir sự tăng kích thích mạnh tính có thể là nguyên nhân gây nám không.
Bệnh học nám
Để khám phá nguyên nhân gây nám, chúng ta sẽ xem xét đặc tính mô học của nám trong những trang sau.
Grimes và cộng sự so sánh đánh giá mô học của da nám và da bình thường xung quanh ở 21 bệnh nhân bị nám. Kết quả cho thấy sự thâm nhiễm lympho bào ở 75% vùng bị tăng sắc tố. Diện tích tăng sắc tố cho thấy sự lắng đọng
melanin ở thượng bì và bì trong tất cả trường hợp.
There was a statistically significant increase in the content of epidermal melanin. Không có sự tăng số lượng melanocyte ở những vùng bị tăng
sắc tố. Tuy nhiên, melanocyte ở những vùng tăng sắc tố thì to hơn, tế bào đậm màu hơn với nhiều nhánh hơn. Máy hiển vi điện tử phát hiện có nhiều melanosome ở tế bào sừng, melanocyte và các nhánh ở vùng da liên quan hơn những vùng da không liên quan. Số lượng nhánh mỗi melanocyte tăng khi so sánh với da bình thường (da bình thường 5.28 ± 1.85, da nám 7.55 ± 2.53, p < 0.05). Kết quả của nghiên cứu này gợi ý rằng nám là hậu quả của melanocyte hoạt động quá mức với tăng hình thành sắc tố, kết quả là tăng melanin ở thượng bì và melanophage trung bì.
Kang và cộng sự so sánh đánh giá mô học ở da nám và da bình thường xung quanh ở 56 bệnh nhân nám người hàn.
Kết quả cho thấy melanin tăng rõ rệt ở thượng bì, đặc biệt ở lớp đáy.
Thêm nữa, có sự tăng có ý nghĩa thống kê solar elastosis ở vùng da nám so với vùng da bình thường. Soi dưới kính hiển vi điện tử thấy melanocyte có nhiều ty thể, bộ máy Golgi,lưới nội bào thô, và ribosome hơn tế bào melanocyte bình thường.
Kang và cộng sự quan sát nám qua thiết bị được gọi là kính hiển vi tiêu điểm phản xạ ( RCM) và so sánh kết quả với mô học. Kết quả như sau. Đầu tiên, so sánh với da bình thường, da nám có tăng sắc tố melanin and flattened rete ridge. Flattened rete ridges là hiện tượng quan sát được khi da lão hóa. Thứ 2, số lượng các nhánh của mỗi melanocyte tăng ở các melanocyte hoạt hóa. Thứ 3, melanocyte được nhìn thấy như các tế bào rơi từ thượng bì xuống trung bì ( melanocyte bị nhô ra ). Thứ 4, melanophage được quan sát thấy ở lớp bì. Thứ 5, sự tăng có ý nghĩa của solar elastosis và mạch máu ở trung bì, là dấu hiệu của lão hóa và quá trình viêm. Cuối cùng, melanophage được tìm thấy ở trung bì, nhưng chỉ ở phần da có nám. Sự phân bố này không đồng nhất khi quan sát dưới kính hiển vi.
Những báo cáo mới về nám
Bây giờ chúng ta sẽ xem 1 số bài báo gợi ý về nguyên nhân gây nám.
Noh và cộng sự nghiên cứu về yếu tố viêm ở nám. 197 phụ nữ có nám hoàn thành bộ câu hỏi
về yếu tố làm bùng phát hoặc làm nặng nám. Những trường hợp này được chia thành 2 nhóm “không viêm” và “ có viêm”. Bộ câu hỏi đánh giá 31 yếu tố bao gồm yếu tố làm nặng nám và yếu tố đáp ứng viêm. Đáp ứng viêm được chia thành 7 loại: cảm giác ngứa/ châm chích, khô, hồng ban/ giãn mạch. Nếu bệnh nhân có hơn 5/7 yếu tố thì được xếp vào nhóm “ có viêm”.
Trong 197 người, 50 bệnh nhân ( 25.4 %) được xếp loại vào nhóm viêm. Sinh thiết cho thấy nhóm viêm có biểu hiện đứt gãy màng đáy,mạng lưới cấu trúc phẳng, tăng sắc tố, thâm nhiễm tế bào viêm, vàsolar elastosis so với nhóm không viêm. . Hóa miễn dịch cho thấy melanophage CD 68 + và tế bào mast CD117+ (tế bào viêm) và LCA+ leukocytes tăng có ý nghĩa ở nhóm có viêm. Do đó, Noh và cộng sự gợi ý rằng viêm được coi là yếu tố chính gây nám, cũng như tia UV và hormon- những nguyên nhân chính gây nám đã đươc biết.. Noh và cộng sự cũng gợi ý rằng nám nên chia thành nám có viêm và nám không có viêm, và điều trị khác nhau ở 2 nhóm này.
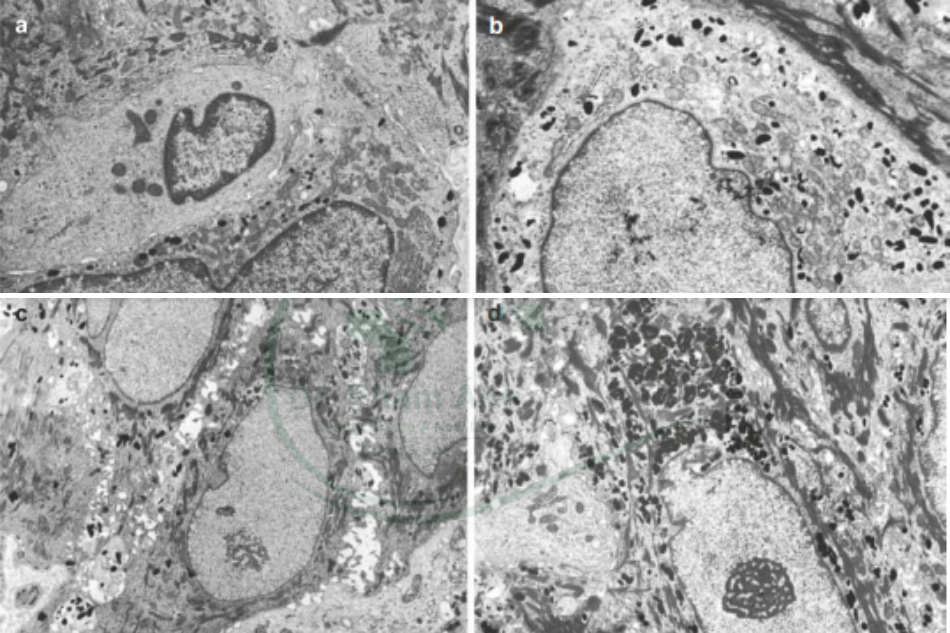
Kang và cộng sự thu được các mẫu da của da tổn thương và da không tổn thương ở 52 phụ nữ Hàn Quốc có nám[15]. Hóa sinh miễn dịch và RT- PCR được thực hiện để xác định sự biểu hiện của yếu tố tế bào gốc ( SCF) và c-kit ở nám. SCF được biết tới như 1 cytokine cho sự hình thành melanin. SCF được quan sát thấy ở tế bào sừng trong thượng bì và ở nguyên bảo sợi ở trung bì.
- SCF ở lớp bì là 0.014 ± 0.012 ở da nám và 0.005 ± 0.004 ở da bình thường. Nghĩa là, SCF ở lớp bì tăng ở da nám (p < 0.001). SCF ở thượng bì là 0.48 ± 0.11 ở da nám và 0.43 ± 0.19 ở da bình thường, không có ý nghĩa thống kê (p = 0.5).
- C-kit ở lớp thượng bì là 0.14 ± 0.017 ở da nám và 0.08 ± 0.06 ở da bình thường. Nghĩa là, c-kit ở thượng bì tăng ở da nám (p < 0.005). ồng thời, nồng độ C- kit trên mỗi đơn vị diện tích ở thượng bì là 25,375 ± 1023 ở da nám và 18,124 ± 1044 ở da bình thường. Nghĩa là, nồng độ C- kit tăng có ý nghĩa thống kê trong thượng bì ở da nám.
Mặt khác, SCF – sản xuất melanin được quan sát thấy ở nguyên bào sợi trung bì. Sự phát hiện SCF ở trung bì liên quan đến quá trình viêm. Nguyên bào sợi trung bì tiết ra SCF để đáp ứng quá trình viêm. Ngược lại, c-kit, receptor của SCF , chỉ được tìm thấy ở thượng bì, không ở trung bì. Tóm lại, SCF tăng ở trung bì do quá trình viêm ở trung bì, gắn với c-kit ở tế bào sừng thượng bì và gây nên sự sản xuất melanin ở thượng bì.
Gần đây, những nguyên bào sợi già cỗi được báo cáo là có liên quan đến nám cũng như đồi mồi. Nguyên bào sợi được biết đến việc tiết ra nhiều protein liên quan đến lão hóa da (SAAP) hơn nguyên bào sợi bình thường so với tuổi của họ. SAAP không chỉ bao gồm các yếu tố được bài tiết- cái mà điều hòa chất nền ngoại bào mà còn bao gồm cytokine melanogenic- cái mà tạo sắc tố như yếu tố tế bào gốc (SCF), yếu tố tăng trưởng tế bào sừng (KGF) và yếu tố tăng trưởng tế bào gan (HGF). Kim và cộng sự thu thập các mẫu da ở vùng da tổn thương và không tổn thương ở 38 phụ nữ bị nám và các tế bào được phát hiện với các maker già cỗi p16INK4A [16]. Những kết quả cho thấy không có sự khác biệt về số lượng của tế bào p16INK4A ở thượng bì của da nám và da bình thường, trong khi số lượng của những tế bào này ở trung bì cao hơn ở da nám so với da bình thường. (5.58 ± 4.55 vs. 2.05 ± 1.71, p < 0.001). Hầu hết các tế bào tập hợp ở trung bì nông, gần lớp tiếp giáp trung- biểu bì hơn là trung bì sâu. Do đó, ở nám, chúng ta có thể nhìn thấy các tế bào lão hóa tích tụ ở lớp bì. Để lấy đi các nguyên bào sợi già cỗi, Kim và cộng sự thực hiện sóng cao tần đơn cực bóc tách RF kim
(SYLFIRMTM, Viol, Gyeonggi, Korea) trên 3 bệnh nhân bằng phương pháp lặp lại ( trong bài báo gốc, nó gọi là “ kiểu xung” ) và so sánh kếtquả. Bệnh nhân được điều trị 5 lần , cách nhau 2 tuần với mức độ 2, độ sâu kim 1,5 mm, đầu 25 kim, tần số 2 MHz
Những kết quả cho thấy cải thiện nám và cải thiện độ sáng (54.67 ± 6.20 vs 60.87 ± 4.32). về mặt mô học, số lượng của tế bào p16 INK4A cells giảm và procollagen-1 liên quan đến sản xuất melanin thượng bì tăng. Sắc tố thượng bì bởi nhuộm Fontana- Masson stain cũng giảm.
Dựa trên những kết quả của 2 bài báo này, có thể tổng kết rằng quá trình viêm lớp bì và các nguyên bào sợi già cỗi tạo ra các sắc tố thượng bì. Cũng có thể thấy rằng cả trung bì và thượng bì đều liên quan đến sự sản xuất sắc tố thượng bì.
Kim và cộng sự nghiên cứu yếu tố tăng trưởng nội mô mạch máu ( VEGF) , et al. Investigated vascular endothelial growth factor (VEGF), yếu tố tạo mạch máu chủ yếu trên da ở bệnh nhân nám. [17]. Đầu tiên, giá trị a* chỉ mức độ hồng ban được đo lường bằng cách sử dụng thiết bị đo màu. Thứ 2, vùng nám và vùng da bình thường được so sánh bằng sinh thiết ở 50 phụ nữ Hàn Quốc có nám. Thứ 3, yếu tố VIII a liên quan kháng nguyên và VEGF được đo bởi hóa mô miễn dịch. Những kết quả như bên dưới. Giá trị a* ở bên má phải và má trái của da bình thường là 10.24 ± 1.35 và 10.53 ± 1.73, và 8 của giá trị a* của má phải và má trái ở da nám là 12.92 ± 1.96 và 12.78 ± 2.19.
Giá trị a* cao hơn ở da nám (p < 001). Cũng so sánh với da bình thường, da nám có độ dày mạch máu cao hơn (16.28%), mật độ mạch máu cao hơn (33.89%), và diện tích mạch máu (68.75%). Số lượng mạch máu và mức độ sắc tố ở da nám có độ liên quan có ý nghĩa thống kê. Cuối cùng, sự so sánh ở vùng nhuộm màu trên mỗi đơn vị diện tích thượng bì của VEGF cho thấy ở da bình thường là 0.137 ± 0.132 và da nám là 0.270 ± 0.237, cho thấy nồng độ VEGF cao hơn (p = 0.034). Kim và cộng sự đưa ra những ý kiến sau đó dựa vào những kết quả bên trên. Tăng tạo mạch máu là đặc điểm của da lão hóa, nên nám không chỉ đơn thuần là tổn thương sắc tố ở thượng bì mà còn là kiểu hình của tổn thương do ánh nắng. [17]. Do đó, điều trị nám không chỉ là điều trị sắc tố mà còn là chống lão hóa và chống tạo mạch.
Hernadez-Barrera và cộng sự đánh giá tế bào mast và vùng có solar elastosis trên sinh thiết ở 27 bệnh nhân nám bằng cách phân tích hình ảnh trên máy tính. [18]. Melasma skin had abun- dant elastotic material compared with normal skin (13.3 ± 2.8% vs. 10.2 ± 2.9%, p < 0.001). Mast cells were more prominent in the elastotic areas of melasma skin (173 ± 57% vs. 145 ± 57%, p = 0.04). Bài báo này cho thấy solar elastosis được quan sát thấy ở trung bì và tế bào mast cũng tăng theo, giống với khi nhìn thấy ở Sect. 12.3.1. Solar elastosis được gây ra chủ yếu bới lão hóa da do ánh sáng, vì vậy có thể nghĩ rằng lão hóa da do ánh sáng đóng vai trò quan trọng trong hình thành nám.Trong bài báo bên trên, hiện tượng tăng mạch máu cũng được cho là gây ra bởi lão hóa da do ánh sáng.
Tuy nhiên, tôi nghĩ rằng solar elastosis và tăng mạch máu ở nám không chỉ bị gây ra bơi tia UV , mà còn do quá trình kích ứng và viêm ở trung bì.
Vai trò của tế bào mast ở nám chưa được biết rõ, những 1 vài nghiên cứu chỉ ra histamin đóng vai trò trong hình thành melanin. [19, 20]. Ở mặt khác, tia UV gây tăng tiết histamin ở tế bào mast và histamin kích thích sự phát triển và sự di chuyển của Melanocyte. Bài báo cũng chỉ ra mối quan hệ của tế bào mast và lão hóa da do ánh sáng, gợi ý sự tăng có ý nghĩa của tế bào mast ở da lão hóa do ánh sáng. Do đó, 1 vài bài báo cho rằng mast cel đóng vai trò quan trọng ở da nám.
Rối loạn hàng rào chức năng và s ự không giữ được sắc tố
Lee và cộng sự so sánh tổn thương và xung quanh tổn thương ở 16 bệnh nhân nám. [21]. Sự hydrate hóa lớp sừng cao hơn có ý nghĩa ở da tổn thương so với da bình thường xung quanh tổn thương. Không có sự khác biệt có ý nghĩa giữa da tổn thương và da bình thường về mức độ mất nước qua thượng bì(TEWL). Tuy nhiên, tỉ lệ TEWL sau sự rối loạn hàng rào cao hơn có ý nghĩa ở da tổn thương và tỉ lệ phục hồi hàng rào bảo vệ da bị suy giảm. (Fig. 12.5). Sinh thiết được thực hiện ở 11/16 bệnh nhân, và lớp sừng mỏng hơn ở vùng da nám hơn da bình thường. (nám, 10.4 ± 2.9 pm; da bình thường, 14.5 ± 5.5 pm,p = 0.052).
Hơn nữa, điều này có. liên quan đến tỉ lệ phục hồi hàng rào da (correlation coefficient, 0.721). 6/11 bệnh nhân được sinh thiết có peroxisome proliferator-activated receptor alpha (PPAR-a) thấp hơn, 1 yếu tố quan trọng cho chuyến hóa lipid.
Bài báo cho thấy hàng rào chức năng ở da nám bị suy giảm, đặc biệt là tỉ lệ phục hồi hàng rào.
Shin và cộng sự báo cáo 2 bệnh nhân với biểu hiện mô học bất thường.
Bệnh nhân đầu tiên có biếu hiện mô học có melanocyte hoặc keratinocyte rơi xuống trung bì. Bệnh nhân thứ 2 có tăng sắc tố trung bì, tế bào hắc tố hiện diện ở lớp trung bì, như bớt Ota hoặc ABNOM. Tuy nhiên, không giống những tế bào sắc tố nằm ở độ sâu 1.3 ± 0.1 mm trong bớt Ota, tế bào sắc tố ở bệnh nhân này nằm ở 0.35 mm, nông hơn rất nhiều. sự phối hợp biếu hiện mô học của 2 bệnh nhân này cho thấy tiếp xúc với ánh nắng mặt trời kéo dài biến các tế bào sắc tố thượng bì thành các tế bào sắc tố dạng dây chuyền – cái mà rơi xuống trung bì, gây nên tăng sắc tố trung bì. Do đó, tác giả của bài báo này cho rằng dựa trên biếu hiện mô học, những điều trị khác nhau cho thượng bì, trung bì và màng đáy là cần thiết.
Torres-Alvarez và cộng sự đánh giá tổn thương nám và so sánh chúng với vùng da xung quanh và da được bảo vệ khỏi ánh sáng. [23]. Họ lấy mẫu ở vùng da tổn thương và vùng da không tổn thương được bảo vệ khỏi ánh sáng ( mông) ở 24 bệnh nhân ( nhóm A). Ở 24 bệnh nhân khác, họ làm sinh thiết ở da tổn thương và xung quanh tổn thương ( cách vùng nám 10mm) ( nhóm B). Ở nhóm A, kiểm tra mô học bằng nhuộm Periodic acid–Schiff (PAS) cho thấy sự mất màng đáy toàn bộ ở 3/24 bệnh nhân ( 12,5%) và ở 87,5% có sự phá vỡ 1 phần màng đáy. Tỉ lệ mất màng đáy trên mỗi sinh thiết là 25.85 ± 11%. Ở nhóm B, sự vắng mặt của toàn bộ màng đáy được quan sát thấy ở 3 bệnh nhân ( 12,5%). Ở da nám, 95,8 % mô cho thấy mất màng đáy, cao hơn vùng da xung quanh (58,3%).
Thêm nữa, màng đáy mất trên mỗi mô là 23 ± 2%, cao hơn có ý nghĩa thống kê so với da xung quanh (15 ± 7%) (p < 0.002) (Fig. 12.6). Hóa mô miễndịch kháng collagen IV cho thấy mất màng đáy ở da nám là 83%, cao hơn so với da bình thường (66%) (Fig. 12.7). thêm nữa, sự mất màng đáy trên mỗi mô ở da nám là 19.3 ± 14.4%, cao hơn có ý nghĩa thống kê so với da bình thường (10 ± 14.8%) (p < 0.054).
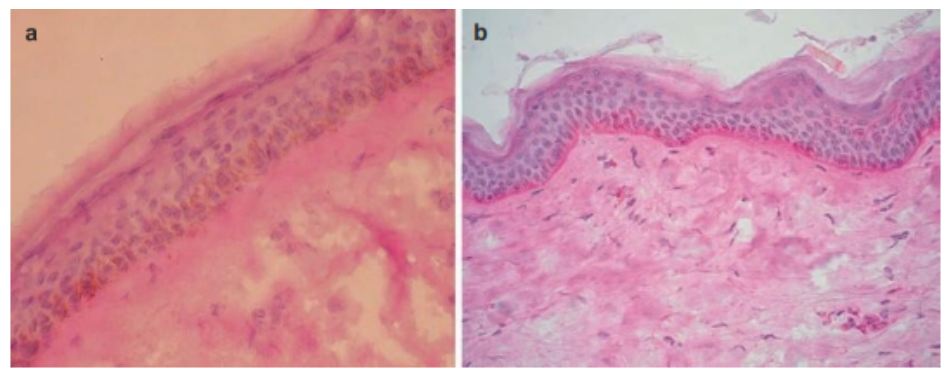
membrane in the perilesional skin of the same patient (b
Sự không giữu được sắc tố là biểu hiện tích tụ melanin ở lớp bì trên trên mô học [24]. Bình thường, không có sắc tố ở lớp bì.. Lý do cho sự tích tụ melanin ở lớp bì liên quan đến tổn thương lớp đáy ở thượng bì và màng đáy.
Về mô học, tế bào hắc tố và melanophage (các melanosome bị thực bào bởi đại thực bào) được quan sát thấy ở lớp bì.
Do quá trình viêm ở lớp đáy, lớp đáy và màng đáy bị tổn thương và tế bào sừng hoặc tế bào hắc tố mang theo melanin rơi xuống lớp bì. về mô học, tế bào hắc tố và melanophage ( các melanosome bị thực bào bởi đại thực bào) được quan sát thấy ở lớp bì..
Ở bài báo trước đó, sự không giữ được sắc tố cũng được quan sát ở nám má. Nám có thể được phân loại thành 3 tuýp: thượng bì, bì và hỗn hợp. Xét về sự không giữu được sắc tố quan sát được ở nám, tôi giả thuyết rằng nám ban đầu chỉ ở thượng bì, sau đó tiến triển thành nám bì hoặc hỗn hợp do sự không giữ được sắc tố ( pigment incontinence). Đó là lys do vì sao nám thượng bì và nám hỗn hợp phổ biến hơn nám bì. Cũng liên quan đến sự tổn thương màng đáy và sự không giữ được sắc tố, điều trị nám là thách thức và việc nám quay lại là phổ biến. Do đó, cần thực hiện những thủ thuật có thể phục hồi màng đáy để ngăn chặn sự quay lại của nám và đem lại kết quả lâu dài.
Da nhạy cảm
Ở sách laser, nám được giải thích như sau: “ Nám đặc trưng bởi quá trình viêm không đối xứng, dưới lâm sàng, không nhìn thấy, viêm nhẹ. Nói theo nghĩa khác, nám là da nhạy cảm.” Tôi cũng quan sát rằng những bệnh nhân nám có da nhạy cảm hơn những bệnh nhân khác. Và những bệnh nhân có da nhạy cảm đáp ứng kém hơn với điều trị. Kinh nghiệm của tôi thấy rằng nám dễ xảy ra ở những bệnh nhân có da nhạy cảm, do đó điều trị da nhạy cảm như điều trị da nám, dù rằng họ không có nám.
Nguyên nhân
Tôi đã tổng kết những biểu hiện mô học của nám ở bảng 12.2. Những nguyên nhân có thể và cơ chế của nám được tổng hợp ở bảng 12.3. Dựa trên những nội dung này, tôi nghĩ rằng cơ chế của nám má như sau: “ Ở những bệnh nhân có làn da nhạy cảm do di truyền hoặc hormon, quá trình viêm có thể là nguyên nhân gây ra kích ứng mạn tính, như tia UV hoặc mĩ phẩm, điều này làm phá vỡ hàng rào thuwongj bì, dẫn đến tổn thương màng đáy và viêm ở trung bì. Để bảo vệ da bị tổn thương, các sắc tố xuất hiện ở lớp thượng bì, do đó hình thành nám”.
Table 12.2 Biểu hiện mô học của nám
Biểu hiện mô học của nám
- Thượng bì mỏng hơn, nhú trung bì dẹt hơn
- Tăng tổng hợp sắc tố ở thượng bì. Melanocytosis?
- Tế bào hắc tố tăng hoạt ở thượng bì.
- Tổn thương màng đáy. Tế bào hắc tố nhô ra
- Melanophages ở trung bì. Rất không đồng nhất.
- Tăng rõ rệt solar elatosis và mạch máu ở trung bì.
- Thâm nhiễm lympho b ào quanh mạch máu và thâm nhiễm tế bào mast
Table 12.3 Những nguyên nhân và cơ chế có thể của nám
| Những nguyên nhân có thể của nám | Những cơ chế có thể của nám |
| Tế bào hắc tố tăng hoạt
Di truyền, hormon, tia UV, mĩ phẩm … Quá trình viêm |
1. Rối loạn chức năng hàng rào thượng bì
2. Màng đáy mất liên tục 3. Quá trình viêm trung bì 4. Tăng sắc tố thượng bì |
Và chúng ta nên điều trị nám như thế nào? Đầu tiên, chúng ta không thể thay đổi yếu tố di truyền, nhưng nám có liên quan tới estrogen, thuốc tránh thai estrogen liều thấp có thể được khuyến cáo cho bệnh nhân. Thêm nữa, bảo vệ da khỏi tia UV là xuyên suốt, và không để da bị kích ứng. Thứ 2, thượng bì, màng đáy và lớp bì nên được phục hồi để sửa chữa da bị tổn thương. Quá trình viêm ở lớp bì cũng nên được giảm xuống. Tức là, toàn bộ làn da cần được cải thiện. Cuối cùng, giảm hoạt động của tế bào hắc tố, sắc tố mới không được tạo ra và loại bỏ các sắc tố đã hình thành. Chi tiết sẽ được nói sau.Giống Kenichirou Kasai, tôi cũng thấy “ sự phá vỡ của hàng rào gây nên sự tăng kích thích mạn tính (cọ xát quá mức)” là nguyên nhân chính của nám má.Theo thuyeets Kasai, tôi kết nối những bài báo nói về biêểu hiện mô học của nám má và những bài báo nói về nguyên nhân của nám má. Nhưng tất cả chúng chỉ là giả thuyết. Nó chỉ là 1 bước nữa từ kasai. Giống kasai, tôi cũng làm việc ở phòng khám tư, và rất khó để thực hiện những nghiên cứu lâm sàng hoặc thực nghiệm. Tôi cũng trông đợi được nhìn thấy cơ chế chính xác của nám má trong những nghiên cứu ở tương lai.
Điều trị nám má
Sự nhất trí trong điều trị nám
Có 3 lựa chọn chính trong điều trị nám má. Thứ nhất, bảo vệ khỏi tia UV và thuốc bôi làm trắng da như hydroquinone (HQ), tretinoin, azelaic acid, rucinol, and kojic acid. Liệu pháp bộ ba (công thức Kligman) là sự phối hợp của hydroquinone, treti- noin, and steroid, và là thuốc bôi chính dc sử dụng. Thứ hai, lột da hóa học. Thứ 3, laser có thể hữu ích, nhưng tăng sắc tố có thể xảy ra.
Nhưng đôi khi, việc tránh các yếu tố như tia UV và kích thích hormon có thể đủ cho điều trị nám..
Như thể hiện ở bảng 12.4, có thể nhìn thấy nhiều loại thuốc bôi làm trắng bao gồm liệu pháp bộ ba có hiệu quả cho nám má. Lột da hóa học và thuốc uông cũng có hiệu quả. Có bài báo thừa nhận cái goiij là laser toning và laser CO2 fractional như 1 điều trị hiệu quả cho nám má. Thật thú vị, có những tranh cãi về hiệu quả của laser Er: Glass, 1 loại laser fractional không bóc tách đã được FDA chấp nhận cho điều trị nám. Có cả những bài báo ủng hộ và không ủng hộ hiệu quả của Er: Glass trong điều trị nám. Cũng có những bài báo ủng hộ IPL cho điều trị nám má, cái mà được biết đến như chống chỉ định ở phòng khám tư. [27].
Vậy trong những điều trị này, cái nào là hiệu quả nhất. Trong 1 bài báo của review của Trivedi và cộng sự, những điều trị dưới đây được khuyến cáo cho nám má. [28]. Trị liệu đầu tay nên là thuốc bôi có chứa HQ. Thứ hai là lột dâ hóa học được khuyến cáo. Và thứ ba là liệu pháp laser và ánh sáng bao gồm IPL cũng được khuyến cáo. Rivas và cộng sự công bố bài báo review về điều trị nám má. Điều trị laser cho kết qur không đồng nhất, với tăng nguy cơ kích ứng và tăng sắc tố, đặc biệt ở những bệnh nhân da tối màu.
Do đó, laser nên được xem là sự lựa chọn cuối khi điều trị nám ở những bệnh nhân da tối màu.
Do đó, laser nên được xem là sự lựa chọn cuối khi điều trị nám ở những bệnh nhân da tối màu.
Ở những bài báo trước, chúng ta thấy nhiều bài báo tỏ ra nghi ngờ về laser điều trị nám. Nhưng liệu những kết luận này có đáng tin? Ở thấp kỉ trước, điều trị nám đã phát triển. Trước khi laser bùng nổ, nám được điều trị với thuốc bôi và lột da hóa học. Và qua nhiều nghiên cứu, chúng ta đều biết liều tối ưu và kiểu thuốc bôi cho nám. Vì điều trị nám với laser tương đối mới, có thể vấn đề là chúng ta không biết năng lượng tối ưu và kiểu laser điều trị nám.
Tôi nghĩ lợi thế lớn nhất của laser là nó đặc hiệu. Chỉ nám hoặc sắc tố đuowcj điều trị chọn lọc. Mặt khác, thuốc bôi hay lột da hóa học thì không chọn lọc. Nhưng tôi không nghĩ laser là điều trị hiệu quả nhất cho nám. Không có điều trị
đơn lẻ nào là hiệu quả nhất cho nám. Tôi nghĩ điều trị phối hợp của thuốc bôi, lột da hóa học và laser theo cơ chế là quan trọng nhất trong điều trị nám.
Sự nhất trí về bôi và lột da hóa học trong điều trị nám
Thuốc bôi và lột da hóa học đã được sử dụng từ lâu trong điều trị nám. Do đó, liều tối ưu và kiểu thuốc bôi và phương pháp điều trị cho nám đã được thiết lập sẵn.
Và thuốc bôi và loại peel nào hiệu quả nhất cho nám?
Vào năm 2006, Học viện các tổn thương về sắc tố đã review các bài báo liên quan đến điều trị nám qua 2 thập kỉ và phân loại chúng từ I đến IV bởi chất lượng bằng chứng( chỉ ra những bài báo có thiết kế mục tiêu tốt, cỡ mầu càng nhỏ chất lượng càng tốt) và A tới E bởi mức độ bằng chứng ( càng gần A thì mức độ bằng chứng càng cao) [30] (Bảng12.5).
Kết quả cho thấy giữa các loại thành phần thuốc bôi, chỉ thành phần với chất lượng bằng chứng mức I và mức độ bằng chứng A là công thức Kligman. 4% hydroquinone, 0.1% tretinoin, sự phối hợp của 4% hydroquinone và GA 10%, và 20% azelaic acid có chất lượng bằng chứng I và mức độ bằng chứng B. Không có chất lượng bằng chứng I liên quan đến lột da hóa học. Chất lượng bằng chứng cao nhất là II-I với mức độ bằng chứng B, với sự kết hợp của peel GA 20-40% và 4% hydroquinon, và 70% GA peel. Chất lượng bằng chứng và mức độ bằng chứng của laser và mài mòn da thấp.
Ở 2014, Shanka và cộng sự phân tích nhiều bài báo liên quan đến lột da hóa học. [31]. Kết quả cho thấy thử nghiệm có kiểm soát không ngẫu nhiên (RCTs) và peel GA có mức độ khuyến cáo cao nhất. (Bảng 12.6).
Có nhiều loại thuốc bôi và peel, nhưng trong quyển sách này, tôi sẽ thảo luận về: công thức bộ ba , tranexamic acid và peel GA.
Table 12.5 Mức độ và chất lượng bằng chứng của những liệu pháp trị nám
| Liệu pháp | Chất lượng bằng chứng | Mức độ bằng chứng |
| Topical | ||
| 2% HQ | II-ii | C |
| 4% hQ | I | B |
| 0.1% tretinoin (RA) | I | B |
| 0.05% RA | I | C |
| 0.05% isotretinoin | II-ii | C |
| 4%
N-acetyl-4-S-cysteaminylphenol |
III | C |
| 5% HQ + 0.1-0.4% RA + 7% lactic acide/10% ascorbic acid | III | C |
| 3% HQ + 0.1% RA | III | C |
| 4% hQ + 0.05% RA + 0.01%
fluocinolone acetonide |
I | A |
| 2% HQ + 0.05% RA + 0.01% dexamethasone (modified kligman) | III | C |
| 2% HQ + 0.05% RA + 0.01% dexamethasone (modified kligman) + 30% ~ 40% GA peel | III | B |
| 5% HQ + 0.1% RA, and 1% hydrocortisone | III | c |
| 4% HQ + 5% RA | Il-ii | B |
| 4% KA + 5% RA | Il-ii | B |
| 2% KA + 2% HQ + 10% GA | II-iii | c |
| 2% HQ + 10% GA | II-iii | c |
| 4% HQ + 10% GA | I | B |
| 20% Azelaic acid | I | B |
| 20% Azelaic acid +0.05% RA | III | c |
| Vitamin C iontophoresis | Il-i | c |
| Adapalene | Il-ii | B |
| Chemical peels | ||
| 10-50% Ga | Il-ii/III | c |
| 10% GA + 2% HQ + 20-70% GA | Il-ii | c |
| 20-30% GA + 4% HQ | Il-i | B |
| 70% GA | II-i | B |
| Jessner’s solution | II-i | C |
| 20-30% salicylic acid | III | C |
| 1-5% RA | III | C |
| 50% GA + 10% KA | III | C |
| Laser therapy (+ chemical peels and topical therapies) | ||
| Q-switched ruby | IV | C |
| Pulsed CO2 + Q-switched alexandrite | IV | C |
| Q-switched alexandrite | IV | C |
| Q-switched alexandrite laser +15-25% TCA peel + Jessner’s solution | III | C |
| Liệu pháp | Chất lượng bằng chứng | Mức độ bằng chứng |
| Erbium:YAG | III | D |
| Dermabrasion | II-iii | E |
Table 12.6 Mức độ bằng chứng và độ mạnh của khuyến cáo về các thành phần peel
| Phân loại | Thành phần peel | Mức độ bằng chứng | Độ mạnh
của khuyến cáo |
| Peel rất nông | Phytic acid | Ý kiến
mong đợi |
C |
| Lactic acid | Thử nghiệm không kiểm soát | B | |
| Glycolic acid | Nghiên cứu kiểm soát không ngẫu nhiên | A | |
| Salicylic acid | Thử nghiệm không kiểm soát | B | |
| Jessner’s solution | Thử nghiệm không kiểm soát | B | |
| Nông | Pyruvic acid | Ý kiến
mong đợi |
C |
| Trung bình | Trichloroacetic acid | Thử nghiệm không kiểm soát | B |
A: There is good evidence to support the use of the procedure, B: There is fair evidence to support the use of the procedure, C: There is poor evidence to support the use of the procedure. (Reproduced from [31])
Liệu pháp bộ ba phối hợp
Liệu pháp bộ ba phối hợp (TCT) được sáng tạo bởi Dr. Albert M. Kligman (1916-2010) năm 1975 [2]. Cũng được gọi là công thức Kligman, công thức nguyên bản chứa dexamethasone 0.1% phối hợp với 0.1% tretinoin, và 5% hydro- quinone (HQ). Công thức Kligman được điều chỉnh theo nhiều cách qua từng năm. (Fig. 12.8).
Thuốc với cơ chế hoạt động chính thông qua HQ, với ức chế tyrosinase, là enzym quan trọng trong sự tổng hợp melanin. Đó là lý do tại sao TCT cho hiệu quả làm trắng cao. HQ là chất oxi hóa , gắn và phản ứng nhanh với oxi, khiến cho khó tạo được công thức ổn định. Tretinoin ngăn chặn sự oxi hóa của hydroquinone, tăng sự đổi mới tế bào, lấy đi sắc tố và tăng sinh tế bào sừng. Cuối cùng, steroid bôi giảm sự chuyển hóa tế bào, ngăn chặn sản xuất melanin và giảm kích ứng do thuốc bôi gây ra.
Chan và cộng sự so sánh sự hiệu quả và an toàn của TCT (fluocinolone acetonide 0.01%, HQ 4%, tretinoin 0.05%) với HQ 4% sau 8 tuần điều trị nám trung bình đến nặng ở 240 bệnh nhân châu Á. [32].
TCT có hiệu quả cao hơn HQ ở điểm đánh giá độ nặng nám. (64.2% vs. 39.4%), nhưng không có 100%.
Nhiều bệnh nhân có tác dụng phụ với TCT hơn HQ (48.8% vs. 13.7%) Tác dụng phụ phổ biến nhất là hồng ban (24.0% vs. 4.6%), kích ứng da (10.9% vs. 3.8%), bong tróc da (5.4% vs. 0.8%), không dễ chịu (6.2% vs. 1.5%), nhưng thường nhẹ và không nặng nề.
TCT nên được sử dụng 1 lần/ ngày trong 12 tuần đầu và 2 lần/ tuần cho 12 tuần tiếp theo trong khi theo dõi sát sao về tác dụng phụ và phàn nàn của bệnh nhân.
TCT là thuốc bôi đã từng được sử dụng trong thời gian dài và đã được chứng minh hiệu quả, nhưng như đã nói trong phần . 5.2.8 in “Chap. 5,” mặc dù thấp, nhưng nó có khả năng gây ochronosis nội sinh. Và mặc dù thử nghiệm động vật sử dụng loài gặm nhấm, HQ vẫn được gợi ý có khả năng gây ung thư. Trên hết, nó có khả năng gây kích ứng, hồng ban và là nguyên nhân của PIH.Đặc biệt ở những bệnh nhân có sự thích ứng kém và bôi thoa không đúng. Đó là lý do tôi kê đơn tranexamic acid nhiều hơn TCT.
Tranexamic Acid
Tranexamic acid (TA) bắt đầu được chú ý vào năm 1979 sau khi Nijo Sadako (Japan) sử dụng nó để điều trị mày đay mạn tính và tình cờ phát hiện ra rằng tình trạng nám ở những bệnh nhân này cũng giảm. Kể từ đó, TA được sử dụng rộng rãi cho điều trị nám ở Nhật và nhiều bài báo về TA đã được công bố.
TA ức chế plasmin và được sử dụng như 1 thuốc kiểm soát sự chảy máu vì ức chế yếu tố hoạt hóa plasminogen (PA).
Tế bào sừng sản xuất PA và plasminogen, và plasminogen gây tổng hợp melanin qua tia UV. (Fig. 12.9). Plasmin cũng liên quan đến sự bài tiết yếu tố tăng trưởng nguyên bào sợi ( FGF). TA chặn ngược lại vị trí gắn với lysine của plasminogen và ức chế sự chuyển dạng plasminogen thành plasmin bằng cách ngăn chặn PA. [33]. Thử nghiệm trên động vật, TA làm giảm sắc tố gây ra boiwt tia UV bằng cách gắn plasminogen tới tế bào sừng và giảm sự hoạt động của tyrosinase ở tế bào hắc tố. Trong 1 nghiên cứu, TA cản trở sự xúc tác tyrosinase, từ đó ức chế sắc tố. Những nghiên cứu khác cho thấy TA làm giảm hormon kích thích melanocyte (α-MSH), cái mà kích thích tổng hợp melanocyte.
Liều khuyến cáo của TA đường uống là 250mg x 2-3 lần/ ngày, trong tối thiểu 1 tháng để thấy được hiệu quả.. Dungf thời gian dài cho hiệu quả tốt hơn liều cao. Bên cạnh uống TA, còn có phương pháp tiêm nội bì, nhưng hiệu quả chưa được chứng minh.
Đường bôi khó bởi vì kích ứng và thiếu sản phẩm thương mại. TA ccos thể xâm nhập vào da thông qua điện chuyển ion, nhưng hiệu quả chưa được chứng minh. Năm 2007 ở Đài Loan, tiêm ven 500mg TA với vitamin C , cách nhau 2-4 tuần rất phổ biến với cái tên “ làm trắng da”.
Nhưng không có nghiên cứu nào liên quan đến tiêm, cũng như nồng độ quá thấp cũng làm dấy lên nghi vấn về hiệu quả của chúng. Thêm nữa, liên quan đến tiêm ven, có thể gây nguy cơ viêm tĩnh mạch hoặc bệnh tim mạch.
Liều TA để kiểm soát chảy máu là 0.5- 1.5g , 3 lần/ ngày. Với liều cao như vậy, những sự thay đổi liên quan đến các yếu tố đông máu chưa xảy ra và tỷ lệ throbosis khong tăng.
!g cho nám là 0.5-0.75g/ ngày là liều an toàn. Nó không gây ảnh hưởng đến bào thai hoặc gây dị dàng thai nhi bởi vì nó không vượt qua hàng rào máu hoặc nhau thai, nhưng vẫn chống chỉ định cho phụ nữ có thai hoặc trong tgian cho con bú . Thêm nũa, bệnh nhân có bệnh động mạch vành, đang dùng thuốc chống đông như aspirin và bệnh nhân có mong đợi quá mức được chống chỉ định. [33].
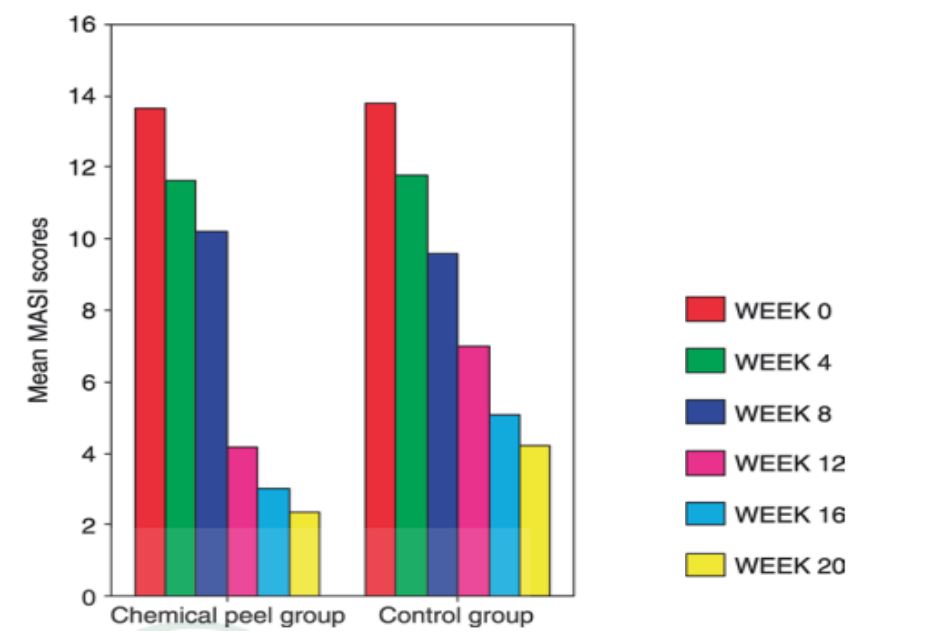
Wu và cộng sự đánh giá sự cải thiện của sắc tố và giảm kích thước nám ở 74 bệnh nhân được cho dùng 250mg TA 2 lần/ ngày trong 6 tháng. [35]. Kết quả cho thấy sự cải thiện rõ rệt của sắc tố là 82,4 % ở tháng thứ nhất, tăng lên 94.6% ở tháng thứ 2 và 95.9% trong 6 tháng ( 10.8% xuất sắc, 54% tốt, 31.1% vừa và 4.1% kém)
Tác dụng phụ là buồn nôn, chóng mặt, đau bụng, thiểu kinh, phát ban da , rụng tóc, tình trạng buồn ngủ, giảm ham muốn tình dục, nhưng đều nhẹ và tỷ lệ thấp. Thú vị là, trong thời gian điều trị, chỉ có nám là cải thiện, nhưng không có sự khác biệt với các tình trạng sắc tố khác như đồi mồi và tàn nhang. Karn và cộng sự so sánh hiệu quả của TA đường uống cho điều trị nám má bằng cách sơ sánh 2 nhóm. [36]. Nhóm đầu tiên (A) được cho uống TA (với liều 250mg x 2 lần/ ngày) và HQ bôi tại chỗ trong 3 tháng , trong khi nhóm thứ 2 (B) chỉ được điều trị với HQ bôi tại chỗ trong 3 tháng . Chỉ số độ nặng theo diện tích nám (MASI) score và chỉ số hài lòng của bệnh nhân được đánh giá vào 8 và 12 tuần. Nhóm A rệt vào 8 và 12 tuần. Nhón vào tuần thứ 8 , nhưng kl Chỉ số hài lòng là 82.3% ở nhóm A và 40.8% ở nhóm B. Tác dụng phụ bào gồm kinh nguyệt ít, ợ hơi, đau bụng, đánh trống ngực, và nổi mề đay.
Tôi chỉ kê đơn uống TA 250mg cho những bệnh nhân nám (Figs. 12.10 and 12.11) và cho TA xâm nhập vào da thông qua điện chuyển ion. Thỉnh thoảng, tôi sử dụng tiêm căng bóng”. Tôi kết hợp TA với HA để tiêm vào lớp bì. 1
Glycolic Acid Peeling
Alpha-hydroxy acid (AHA) là 1 acid hữu cơ, được tìm thấy trong trái cây và sữa tự nhiên , có tác dụng dưỡng ẩm và tẩy da chết. Glycolic acid (GA) là đại diện cho nhóm AHA và được chiết xuất từ đường mía. GA có kích thước phân tử nhỏ và có thể xâm nhập sâu vào thượng bì. [37].
GA peeling được sử dụng rộng rãi như 1 thành phần lột da từ cuối những năm 1980. GA peeling không hòa tan tế bào sừng như TCA peeling, nhưng làm thay đổi liên kết của cxacs tế bào sừng, để lấy đi lớp sùng. Nó cũng kích thích lớp đáy và I ứng kháng vieemm và ling có hiệu quả ở cả thượng bì và hung bì.
Ưu điểm của GA peeling , đầu tiên là không làm suy yếu hàng rào chức năng. Mất nước qua thượng bì (TEWL) không tăng lên khi so sánh với da bình thường, và không có dấu hiệu của viêm. Thứ hai, không có sự hoại tử hay thoái triển mô được tìm thấy, và hàng rào phục hồi chức năng được quan sát thấy, ví dụ như sự tăng bài tiết của thể lamellar.
Thứ 3, không phụ thuộc vào độ sâu, GA peeling ảnh hưởng đến lớp bì và kích thích nguyên bảo sợi ở lớp bì, dẫn đến tăng tổng hợp và tăng sinh collagen, elastin , glycosaminoglycan, etc. Thứ 4, thời gian phục hồi ngắn. Thứ 5, có thể áp dụng cho mọi loại da và có thể sử dụng cho da nhạy cảm.
Ưu điểm của GA peeling có thể hữu ích cho nám. GA peeling có thể phục hồi hàng rào chứcnăng, cái được cho là vấn đề của nám. Nó khônggây viêm và cải thiện lớp bì. Nó cũng có thể dùng cho da nhayjc ảm, cái mà nhiều bệnh nhân nám mắc phải. Cuối cùng, không cần thời gian nghỉ dưỡng. Đó là lý do tôi sử dugnj GA peeling cho nám. Tuy nhiên, có nhiều nhược điểm của GA peeling. Đầu tiên, cường độ điều trị phụ thuộc vào nhiều yếu tố như nồng độ, độ pH, và thời gian lưu trên da. Do đó, GA peeling cần được làm cẩn thận và thủ thuật cần được thống nhất.Thứ 2, bởi vì độ sâu xâm nhập không đồng nhất và phụ thuộc và nhiều tình trạng hoặc vị trí trên da, nên rất quan trọng khi giáo dục người thực hiện trung hòa GA peeling ngay lập tức nếu xảy ra tác dụng phụ. Thứ 3, GA peeling bắt buộc phải trung hòa. [38]
1 vài bài báo đánh giá GA peeling có hiệu quả trên da ethnic. [37]. Javaheri và cộng sự thực hiện peel 50% GA trên 25 phụ nữ Ấn Độ có nám, 1 tháng/ lần trong 3 tháng. Hiệu quả là 91%.
Bên cạnh đó, 1 phụ nữ có tăng sắc tố ở lông mày thì không có tác dụng phụ. GA peeling dduwwocj cho là an toàn và hiệu quả. Ưu điểm của GA peeling hơn các loại peel khác là an toàn với da nhạy cảm. GA peeling cũng được biết có hiệu quả cho trứng cá đỏ bởi vì ngăn chặn sự gắn của demodex tới nang lông.
Erbil và cộng sự nghiên cứu 28 bệnh nhân có nám kháng trị và chia họ thành 2 nhóm. [39]. Nhóm lột da hóa học được cho peel với GA và bôi azelaic acid và adpalene, trong khi nhóm đối chứng chỉ được bôi azelaic acid và adapalene. GA peel được thực hiện mỗi 2 tuần, và nồng độ sẽ tăng mỗi tháng 1 lần. Kết quả cho thấy khi sửdụng peel GA 50%, điểm MASI giảm rõ rệt so với nhóm đối chứng. (Fig. 12.12). Đó là lý do vì sao tôi chọn peel với 50% GA.
Tiếp theo, chúng ta sẽ review về laser điều trị nám. Cụ thể, chúng ta sẽ nói về laser toning, cái được sử dụng rộng rãi tại các phòng khám tư. Chúng ta cũng sẽ nói về nguyên lý và lựa chọn laser cho các tổn thương sắc tố, và chiến lược điều trị sắc tố. Cuối cùng, chúng ta sẽ nói về nguyên lý và lựa chọn laser trong điều trị nám.
Laser Toning
Quy ước laser toning
Trước laser toning, laser chưa được sử dụng để điều trị nám. Laser được chống chỉ định trong điều trị nám bởi vì tác dụng phụ như tăng sắc tố và giảm sắc tố . [40]. Tuy nhiên, từ 2005, phòng khám East Asia tìm thấy 1064-nm Q-switchedNd:YAG lasers (“laser toning”) có hiệu quả trong điều trị nám. Do “ laser toning” bắt nguồn từ phòng khám tư và được nghiên cứu muộn tại các bệnh viện trường đại học. Chung và cộng sự sử dụng QS 1064nm năng lượng thấp ở 27 bệnh nhân nám má. 17 bệnh nhân ( 58.8%) cho thấy cải thiện 50-75% về sắc tố. [40]. Bài báo này là bài báo đầu tiên về “ laser toning” Thông số khác nhau được sử dụng cho quy ước điều trị sắc tố: spot size lớn, năng lượng thấp, thực hiện hàng tuần, nhiều lần. Phương pháp điều trị này được gọi là laser toning. Nhiều bài báo cũng gọi là “ laser QS Nd: YAG năng lượng thấp” hoặc “ laser QS Nd: YAG liều thấp”. Nhưng tôi sử dụng thuật ngữ “ laser toning” trong quyển sách này.
Thông số về laser toning được sử dụng ở phòng khám tư và được viết trên các bài báo như sau. Đầu tiên, laser QS Nd: YAG 1064nm được sử dụng. Thử 2, năng lượng thấp 1.6-3.5J/cm2 được sử dụng. Thứ 3, spot size lớn 6-8mm được sử dụng. Thứ 4, nhiều pass được thực hiện ở 10Hz với kết quả là hơn 1000 shot . Thứ 5, điều trị được thực hiện với khoảng cách rất ngắn 1-2 tuần. Thứ 6, cần thực hiện 5-10 lần điều trị thay vì 1. Thứ 7, điểm cuối lâm sàng là hồng ban.
Và những thông số này liệu có đúng không? Chúng ta sẽ review bây giờ về khía cạnh chung của laser toning, và sau đó, tôi sẽ bình luận về 7 thông số của laser toning.
Ly giả i quang nhiệt
Trong phần. 3.1.3 ở chương 3” chúng tôi đã review bài báo về “ ly giải quang nhiệt chọn lọc dưới tế bào”, nền tảng của laser toning.
Sau đây là tổng kết những điểm quan trọng trong bài báo về ly giải quang nhiệt chọn lọc dưới tế bào (Bảng 12.7) [41]. Đầu tiên, để thấy lý thuyết ly giải quang nhiệt chọn lọc dưới tế bào, năng lượng nên thấp vừa phải hơn năng lượng được sử dụng trong điều trị sắc tố thông thường. Thứ 2,cửa sổ điều trị rất hẹp vì chỉ có 0.4J/cm2 được phát hiện có hiệu quả trong dải năng lượng dao động từ 0.3- 0.9 J/cm2 . Thứ 3, chỉ 1 shot duy nhất được thực hiện. Thứ 4, nám vẫn quay lại dù với laser toning.
Đây là suy nghĩ của tôi về 4 quan điểm trên. Thứ nhất, chúng ta không biết chính xác năng lượng của “ năng lượng thấp vừa phải”. Do đó, năng lượng thích hợp nhất được tìm thấy cho quy ước laser toning với nhiều pass và nhiều shot.Năng lượng của 1 shot toning tôi sử dụng hiện tại được lưu ý ở phần . 3.1.3 ở “Chương. 3” và không có thông số tuyệt đối. Năng lượng phải được điều chỉnh theo bệnh nhân. Năng lượng nên được điều chỉnh “ tổn thương tối màu thì yếu, tổn thương sáng màu thì mạnh”
Thứ 2, khoảng điều trị rất hẹp. Mặc dù tìm thấy năng lượng thích hợp, nó vẫn rất nguy hiểm. Sẽ an toàn hơn khi sử dụng năng lượng thấp hơn năng lượng cần thiết, vì hiệu quả thấp vẫn tốt hơn là có tác dụng phụ. Thứ 3, trong “ ly giải quang nhiệt chọn lọc dưới tế bào” tác giả chỉ sử dụng 1 shot. Mặc dù tôi đã ghi chú rằng không sử dụng “ 1 shot toning”, nhưng vẫn cần quyết định bao nhiêu shot bạn muốn bắn ở 1 vị trí. Thứ 4, đánh giá để phòng ngừa nám quay lại là cần thiết. Phần này đòi hỏi sự hiểu biết về nguyên nhân của nám. Điều này sẽ được giải thích lại bên dưới
Hiệu ứng của laser toning
Tiếp theo, chúng ta sẽ nghiên cứu 2 bài báo về hiệu ứng của laser toning.
Mun và cộng sự thực hiện laser toning bằng laser QS Nd: Yag 1064nm ở 16 bệnh nhân và quan sát tổn thương nám bằng kính hiển vi điện tử và tái hiện lại bằng hình ảnh 3D. [43].
Kết quả như sau. Đầu tiên, kích thước của melanocyte giảm và số lượng melanosome giảm. (Fig. 12.13). Thứ 2, hiện tượng “ cắt đuôi gai”, khi mà các nhanh melanocyte giảm được quan sát. (Fig. 12.14). Thứ 3, melanosome trưởng thành ở giai đoạn IV giảm, và thứ 4, quan sát thấy melanosome thoái triển. Thứ 5, melanosome chưa trưởng thành ở giai đoạn I và II không thay đổi. (Fig. 12.15).
Điều thú vị ở bài báo này là hiện tượng “ cắt đuôi gai”, là sự giảm các nhánh của melanocyte. Tác giả bài báo tổng kết điều này là do melanosome giai đoạn IV nằm nhiều ở các nhánh hơn là phần thân melanocyte, nên nhờ hiệu ứng nhiệt của laser, các nhánh này biến mất. [43]. Tôi nghĩ hiện tượng này là do “ melanocyte không hoạt động”. Vai trò quan trọng nhất của melanocyte là tạo ra melanosome và chuyển chúng tới các tế bào sừng. Do đó, giảm các nhánh đồng nghĩa vai trò của melanocyte ngừng. Tôi nghĩ laser toning làm cho melanocyte không hoạt động. Thêm nữa, sau laser toning, melanosome ở melanocyte biến mất, kích thước melanocyte nhỏ hơn, sự sinh sản nhân giảm được thể hiện ở Fig 12.13, cái mà tôi tin rằng melanocyte không hoạt động.
Tôi cũng tin rằng cơ chế làm sáng da của laser toning ở nám má là do cắt đuôi gai nhiều hơn là phá hủy melanosome. Ở bài báo “ ly giải quang nhiệt chọn lọc dưới tế bào”, melanosome được phá hủy bởi laser toning. Nhưng nếu melanosome bị phá hủy bên trong tế bào, liệu có tạo ra kết quả là tổng thể nám sáng hơn? Melanosome bị phá hủy bởi laser toning không biến mất ngoài tế bào, nhưng vẫn bị phá vỡ bên trong tế bào sừng hoặc melanocyte. Khi các melanin bị phá vỡ và lan tỏa, sẽ xuất hiện sáng vi mô, nhưng tổng thể nám vẫn không thay đổi. Nói cách khác, không có sự khác biệt lớn khi quan sát bằng mắt thường.
Đó là lý do vì sao chúng ta không thể quan sát thấy sự sáng lên ngay lập tức sau laser toning trên lâm sàng. Tôi nghĩ “ cắt đuôi gai” ngăn chặn melanocyte chuyển melanosome tới tế bào sừng trong ít nhất 2 tuần, và trong khi thượng bì đổi mới, các tế nào sừng không mang melanosome phát triển và da sáng lên.
Đó là lý do laser toning không cải thiện nám ngay lập tức, nhưng làm sáng da sau 4 tuần, sau khi thượng bì đổi mới.
1 điều nữa cần chú ý là nhiều người nghĩ rằng laser toning chỉ tổn thương melanosome ở melanocyte. Tuy nhiên, hầu hết melanosome ở trong tế bào sừng, và melanocyte có elanosome trưởng thành nằm ở các nhánh, cái sẽ biến mất sau cắt đuôi gai, trong khi các melanosome chưa trưởng thành ( giai đoạn I, II) không bị ảnh hưởng bởi laser toning, i.e, các melanocyte không trở nên sáng hơn hay biến mất. Do đó, laser toning không chỉ cải thiện nám mà còn làm sáng tổng thể màu da.
Kim và cộng sự quan sát những thay đổi trước và sau laser toning thông qua kiểm tra mô bệnh học[44]. So sánh với da ] từ tổn thương nám cho thấy tăng hoạt động của melanin và protein liên quan đến tổng hợp melanin, bao gồm hormon kích thích melanocyte (a-MSH), tyrosinase, protein liên quan tyrosinase (TRP)-1, TRP-2, yếu tố tắng trưởng thần kinh (NGF) và yếu tố tế bào gốc (SCF). Sau điều trị laser, da nám cho thấy giảm số lượng melanosome và giảm biểu hiện của protein liên quan đến tổng hợp melanin.
Bài báo này cho thấy laser toning làm giảm protein liên quan đến tổng hợp mealnin. Theo khia cạnh khác, laser toner khong chỉ đơn thuần phá vỡ melanin, mà còn ngăn chặn tổng hợp melanin, không vĩnh viễn, nhưng có thể làm giảm sản xuất melanin tạm thời, kết quả là làm trắng da.
Dựa trên 2 bài báo trên, hiệu qungs làm trắng da của laser toning dựa trên đầu tiên, là do ức chế tổng hợp melanin, và thứ 2, ngăn chặn sự di chuyển của melanosome.
Tiên lượng laser toning
Zhou và cộng sự tuyển 55 bệnh nhân thực hiện iser ở mức năng lượng thấp hàng tuần trong 9 lần. [45]. Sự hài lòng của bệnh nhân, chỉ số melanin (MI) và diện tích nám và chỉ số mức độ nặng (MASI) được đánh giá. Kết quả như sau: Đầu tiên, sự hài lòng của bệnh nhân là 84% và không phải tất cả bệnh nhân đều hài lòng. Thứ 2, điểm MASI giảm 61.3% và chỉ 10% sạch tổn thương 100%. Hầu hết bệnh nhân vẫn còn nám sau laser toning. (Fig. 12.16). Thứ 3, nám không cải thiện ngay lập tức sau laser toning, nhưng cải thiện sau 4-6 tuần, và dần dần cải thiện vì laser toning được lặp lại.
Thứ 4, các tác dụng phụ nhỏ như hồng ban, cảm giác nóng, châm chích, phù và xuất huyết xảy ra, nhưng không có tác dụng phụ nghiêm trọng quan sát được. Thứ 5, khi điều trị không tiếp tục, tỉ lệ nám quay lại sau 3 tháng là 64%, tương đối cao.
Mặc dù năng lượng sử dụng trong bài báo tương đối cao so với quy ước laser toning (2.53.4 J/cm2),nhưng cho thấy hiệu quả và tiến triển.
Tác dụng phụ laser toning
Vì hiệu ứng ly giải quang nhiệt chọn lọc dưới tế bào và laser toning đã được chứng minh, laser toning trở nên phổ biến ở phòng khám tư. Tác dụng phụ của laser toning được tổng kết ở bảng 12.8 [46].
Tác dụng phụ được liệt kê ở phần bên trái của bảng e 12.8 are là thoáng qua và thường không phải vấn đề lớn, nhưng tác dụng ở phần bên phải là những tác dụng phụ nghiêm trọng.
Nếu chúng ta nhìn qua các tác dụng phụ nhẹ, đầu tiên là khô da. Điều này được cho là liên quan đến sự thu nhỏ tuyến bã, 1 hiện tượng liên quan của laser toning. [47]. HÌnh thành milia hay tái hoạt herpes khá hiếm vì tôi chưa bao giwof quan sát thấy.. Phát ban dạng mụn trứng cá thường xảy ra, nhưng sau khi tôi dùng laser triệt lông
Tác dụng phụ của laser toning
| Tác dụng phụ nhẹ | Tác dụng phụ nặng |
| Khô da
Hình thành Milia Mày đay vật lý Phát ban dạng mụn trúng cá Xuất huyết Trắng lông mặt Tái hoạt herpes |
Không đáp ứng (10-20%)
Tái phát Tăng sắc tố dội ngược Leukoderma (=vitiligo) Giảm sắc tố dạng đốm (1.6%) |
Với laser alexandrite xung dài 755nm thì có giảm. Tôi nghĩ phát ban dạng mụn trứng cá là do cháy lông gây ra bởi laser toning. Trong 1 vài trường hợp, mày đay urticaria of other causes was unlikely by history taking and physical examination. Hầu hết thoái lui trong vài phút. Nguyên nhân chính xác không được biết rõ, nhưng tôi nghĩ là do liên quan đến phá vỡ tế bào mast và giải phóng histamin ( mày đay vật lý). Nếu có đốm xuất huyết sau laser toning, thì tức là năng lượng quá cao. Tôi không quan sát thấy điều này vì tôi thực hiện laser toning ở năng lượng tương đối thấp.
Những biến chứng nghiêm trọng của laser toning như sau. Không đáp ứng ( 10-20%), tái phát, tăng sắc tố dội ngược và giảm sắc tố. Đặc biệt, giảm sắc tố dạng đốm ( punctate leukoderma) là biến chứng nghiêm trọng được phát hiện khoảng 1,6%. [48].Tiếp theo, chúng ta sẽ đi chi tiết vào các biến chứng nghiêm trọng này.
Tái phát
Zhou và cộng sự thực hiện laser toning ở 55 bệnh nhân nám trong 9 tuân fvaf 3 tháng sau đó cho thấy có 64% bị tái phát. [45]. Gokalp và cộng sự thực hiện laser toning cho 34 bệnh nhân nám với 6-10 lần ( trung bình 8 lần) với khoảng cách 2 tuần/lần, và 1 năm sau đó, 58.8% ( 20 bệnh nhân ) cho thấy tái phát [49]. Do đó, Gokalp và cộng sự kết luận rằng, trong khi vẫn có nhiều điều trị mới xuất hiện trong điều trị nám, nhưng không có tiêu chuẩn vàng trong điều trị laser cho hiệu quả kéo dài, vì “1 lần nám, mãi mãi nám.”
Nguyên nhân của nám cần được biết để ngăn chặn nám. Tuy nhiên, vì nguyên nhân chính xác của nám chưa được biết, không có cách nào để ngăn nám tái phát. Tuy nhiên, tính đến 1 số nguyên nhân gây nám, tôi nghĩ những biện pháp sau có thể ngăn nám tái phát. Đầu tiên, thay đổi hành vi là cần thiết để ngăn chặn tia UV và bảo vệ da. Thứ 2, thuốc ngăn chặn sản xuất melanosome cần tiếp tục. Thứ 3, phuvj hồi da, đặc biệt cải thiện lớp bì. Thứ 4, lặp lại laser toning.
Tăng sắc tố dội ngược
Sau laser toning, hiện tượng nám sậm màu hơn có thể xảy ra. Hiện tượng này được quan sát trước khi laser toning được đưa vào. Năng lượng quá cao được cho là nguyên nhân. Năng lượng thấp hơn có thể được sử dụng và cần đo lường để tìm ra năng lượng phù hợp.
Giảm sắc tố dạng đốm (Punctate Leukoderma)
Kim và cộng sự thực hiện laser toning ở 259 phụ nữ Hàn Quốc và giảm sắc tố dạng đốm xảy ra ở 3 bệnh nhân (1.6%) [48]. Thú vị là, giảm sắc tố dạng đốm xảy ra sau 2 lần laser toning ở 2 bệnh nhân và 5 lần lsser toning ở 1 bệnh nhân.
Tcas dụng phụ nghiêm trọng nhất sau laser toning là giảm sắc tố dạng đốm. Giảm sắc tố dạng đốm là hiện tượng nhiều dát giảm sắc tố hình tròn hoặc oval nhỏ, giới hạn rõ được quan sát thấy. (Fig. 12.17).
Thật khó để coi giảm sắc tố dạng đốm là tác dụng phụ của laser toning, bởi vì dát giảm sắc tố xảy ra ở 1 vài vị trí dù tia laser không chiếu đồng dạng trên nám. Sự đối lập giữa dát giảm sắc tố và nám làm chúng càng trở nên rõ ràng. Mặc dù hiếm (1.6%), hãy nhớ rằng giảm sắc tố dạng đốm có thể xảy ra khi thực hiện laser toning. Nó có thể xuất hiện rất nhanh, kể cả ở thời điểm bắt đầu dùng laser toning ( chỉ sau 2 lần), nên việc quan sát cẩn thận là cần thiết sau mỗi thủ thuật. Mặc dù không có sự nhất trí về giảm sắc tố dạng đốm, nhưng hầu hết chúng đều dai dằng và khó phục hồi. Do đó, cơ chế để giảm sắc tố dạng đốm xảy ra và việc ngăn chặn điều này là rất quan trọng. Giảm sắc tố dạng đốm cũng được gọi là punctate leukoderma. Punctate leukoderma là 1 thuật ngữ được sử dụng trước laser toning. Punctate leukoderma được tìm thấy lần đầu tiên sau điều trị 1 số bệnh lý về da: 4- isopropylcatechol điều trị giảm tổng hợp melanin, điều trị tia UV sau dùng prosalen để điều trị bạch biến ( PUVASOL hoặc PUVA).
Và trị liệu tia UVB cho vảy nến. [50]. Falabella quan sát thấy nhiều dát giảm sắc tố ở 13 bệnh nhân bạch biến đã điều trị với PUVASOL và được mô tả là “ leukoderma punctate” cho lần đầu tiên. [51]. Bệnh học của punctate leukoderma được cho là nhiễm độc ánh sáng như tia UV gây nên tổn thương melanocyte. [50].
Biểu hiện mô học của giảm sắc tố dạng đốm được mô tả ở 1 vài bài báo. Wong và cộng sự quan sát quan sát thấy ở vị trí tăng sắc tố có tăng sắc tố melanin, số lượng melanocyte bình thường, và các nhánh phát triển, giống với vị trí có nám. [52]. Mặt khác, ở vị trí giảm sắc tố, giảm cả về sắc tố melanin, số lượng melanocyte và các nhánh.
Ryu và cống sự báo cáo mặt khác. [46]. Kết quả của kiểm tra mô hocjc thông qua nhuộm H&E, nhuộm MART, và nhuộm S-100 cho thấy số lượng melanocyte bình thường và chỉ có giảm melanin. (i.e., melanopenic, not melanocytope- nic). Ở 1 bài báo, kính hiển vị điện tử được sử dụng để quan sát vị trí giảm sắc tố. Sắc tố melanin giảm. Melanocyte cũng được quan sát , và chúng là những tế bào melanocyte bất thường. (Fig. 12.18) [44]. Jang và cộng sự cũng quan sát thấy rằng những vị trí giảm sắc tố cho thấy bộc lộ GP100 cao hơn nám hoặc da bình thường. [53]. Bộc lộ GP 100 cao có nghĩa hoạt động sản xuất melanosome của melanocyte bị suy yếu, cái ngăn chặn melanocyte sản xuất các melanosome trưởng thành.
Cơ chế chính xác của giảm sắc tố dạng đốm bởi laser toning vẫn chưa được biết rõ. Tuy nhiên, dựa vào cơ chế của punctate leukoderma gây ra bởi tia UV
Và kết quả mô học của giảm sắc tố dạng đốm sau laser toning, nó có thể được đánh giá như sau. Cơ chế chính được cho là tích lũy nhiễm độc ánh sáng của melanocyte. [51]. Đặc biệt, giai đoạn ly giải quang nhiệt chọn lọc dưới tế bào là “ mức năng lượng chỉ đủ phá vỡ melanosome, không gây tổn thương tế bào”, nhưng ở giảm sắc tố dạng đốm, melanocyte cũng bị tổn thương như melanosome. Tôi nghĩ nếu sự tổn thương là quá mức thì số lượng melanocyte giảm, nhưng nếu tổn thương không quá lớn, thì số lượng melanocyte vẫn bình thường, nhưng melanocyte bị rối loạn chức năng không có khả năng sản xuất melanin.
Lý do tại sao giảm sắc tố xảy ra ở đây được cho là như sau. Thứ nhất, bởi vì bản thân nám không đồng nhất, nó đáp ứng cao với cùng năng lượng. Thứ 2, tia laser QS Nd: YAG có chế độ flat top và top hat , nhưng chúng có thể không đồng nhất toàn bộ. [51]. Tôi cũng nghĩ rằng là do có nhiều pass trong laser toning, sẽ gây tích lũy năng lượng. (see Sect. 12.6.8).
Số lượng melanocyte không được ghi chú. Nếu số lượng melanocyte là bình thường và chỉ có melanin giảm ( melanopenia), chức năng của melanocyte sẽ trở lại, melanin sẽ được sản xuất và giảm sắc tố sẽ trở lại bình thường. Nhưng nếu số lượng melanocyte giảm (melanocytopenia),thì giảm sắc tố sẽ không hồi phục. Do đó, năng lượng của laser toning nên “ vừa đủ để chỉ phá vỡ melanosome” và không phải “ năng lượng làm giảm melanocyte”. Cân nhắc về “ tích lũy độc tố ánh sáng” liều tích lũy được cho là yếu tố nguy cơ gây giảm sắc tố. Chúng ta sẽ lưu lại liều tích lũy và xem thông số ở bài báo để tìm ra thông số nào là vấn đề.
Kim và cộng sự quan sát giảm sắc tố dạng đốm sau laser toning ở 42 phụ nữ Hàn Quốc. Năng lượng là 2.5J/cm2, cao hơn so với thông số chuẩn laser toning. [50]. Kim và cộng sự thực hiện laser toning ở 8 phụ nữ Hàn Quốc , và giảm sắc tố dạng đốm xảy ra ở 6 bệnh nhân.
Thông số là 2000-3000 shot, 6-8 pass mỗi lần điều trị. Vấn đề dường như là quá nhiều shot và quá nhiều pass. Tian và cộng sự phân tích 23 bệnh nhan [54]. Tất cả bệnh nhân đều bị giảm sắc tố dạng đốm. Tian và cộng sự kết luận rằng, 2 tuần là khoảng cách vừa đủ để thực hiện laser toning.
Khi có “ tích lũy độc tố ánh sáng” và cùng thực hiện năng lượng cao, nhiều pass, nhiều lần và khoảng cách điều trị ngắn là yếu tố nguy cơ của giảm sắc tố dạng đốm. [44]. Do đó, nếu có giảm sắc tố dạng đốm, laser toning cần được dừng ngay lập tức để không làm tăng tích lũy năng lượng. [46].
1 yếu tố nguy cơ khác cũng được chú ý. [44]. Vùng quanh mắt ở bệnh nhân dễ bị hông fban, có tiền sử viêm da tiếp xúc dị ứng , hồng ban hoặc ngứa sau laser, da mỏng như vùng quang mắt, và type da Fitzpatrick V có nguy cơ cao.
Giảm sắc tố dạng đốm không phải là biến chứng phổ biến, nên hầu hết các bài báo đều báo cáo số lượng bệnh nhân nhỏ. Chiến lược điều trị giảm sắc tố dạng đốm như sau. [51]. Đầu tiên, vị trí bị giảm sắc tố cần đen hơn, và thứ 2, vị trí bị tăng săc tố thì trắng hơn. Dựa trên 2 chiến lược trê, hãy xem về bài báo nói về điều trị giảm sắc tố dạng đốm.
Chang và cộng sự thoa kem chống nắng SPF 100 trên da bình thuwongf và da nám, sau đó chiếu tia UVB dải hẹp hàng tuần trên vị trí giảm sắc tố. [51]. Tất cả 5 bệnh nhân đều cho thấy cải thiện lâm sàng. Wong và cộng sự thoa tacrolimus 0.1% cho 3 bệnh nhân, 1 bệnh nhân cải thiện, 1 bệnh nhân không cải thiện và 1 bệnh nhân cải thiện nhẹ. [52]. Kim và cộng sự dùng laser 578nm mỗi 2 tuần. [48]. Nám cải thiện và sự khác biệt về màu sắc giảm, kết quả tổng quan cải thiện. Ryu và cộng sự dùng 50% GA peeling mỗi tuần
Và 0.025 % tretinoin mỗi tối trong 3 tháng cho bệnh nhân nữ 49 tuổi, và thấy cải thiện rõ rệt. [46]. Kim và cộng sự thực hiện laser excimer 308nm trên vị trí giảm sắc tố và 1 pass laser QS Nd: YAG 1064nm với 0.7J/cm2 ở vị trí giảm sắc tố. [55]. Sau 15 lần với mỗi 2 tuần, có sự cải thiện rõ rệt.
Dựa trên những bài báo này và biểu hiện mô học của giảm sắc tố dạng đốm, điều trị giảm sắc tố dạng đốm được khuyến cáo như sau.
Đầu tiên, vùng giảm sắc tố cho thấy mô học tương tự như bạch biến. Dó đó, điều trị tia UV ( NB_UVB), bôi 0.1% tacrolimus, và 0.025% tretinoin , những cái có hiệu quả trong điều trị bạch biến, có thể được sử dụng. Nhưng có hạn chế kĩ thuật vì không dễ để điều trị chọn lọc giảm sắc tố chỉ có kích thước 2-3mm. Đó là lý do vì sao laser excimer có spot sizre có thể điều chỉnh được được cho là thích hợp nhất. Cũng như vậy, điều trị hiệu quả nhất cho bạch biến là laser excimer.
Thứ 2, vùng sắc tố xung quanh cần trở nên sáng hơn. Nhưng như đã nói ở bài báo trước, mặcdù chống nắng, bôi HQ, peel GA 50%, bôi tretinoin 0.025% có thể được sử dụng, điều trị chọn lọc ở vùng sắc tố là khó. Vì vùng sắc tố ban đầu là vùng nám da, nghịch lý thay, điều trị nám bằng laser toning có thể được coi là an toàn. Tuy nhiên, bởi vì giảm sắc tố dạng đốm xảy ra với năng lượng ban đầu, nên sử dụng năng lượng thấp hơn năng lượng ban đầu. Do đó, 1 pass toning, không chồng lấp bởi Kim và cộng sự là có ích ở khía cạnh này. Laser mạch máu như laser đồng bromide có thể thử. Peel GA 50% làm tăng đổi mới thượng bì, có thể hữu ích cho vùng sắc tố xung quanh, và tretinoin 0.025% không có hiệu ứng ro ràng nhưng có thể thử.
Cuối cùng, chúng ta có thẻ coi vùng sắc tố chỉ có sắc tố và sử dụng laser cho sắc tố thượng bì theo nguyên lí của laser.
Vùng giảm sắc tố không có sắc tố, do đó, laser không sử dụng ở khu vực này. Nhưng laser an toàn nhất có thể được sử dụng và năng lượng phải ở mức thấp nhất có thể. Mặc dù không công bố trong bài báo, tôi thử điều trị giảm sắc tố dạng đốm với laser alexandrite xung dài 755nm, là laser an toàn nhất để điều trị sắc tố thượng bì.
Thông số vàng
Có nhiều bài báo nói về hiệu quả của laser toning, nhưng như đã thảo luận trước đó, nó cũng có nhiều tác dụng phụ. Liệu rằng có thông số vàng cho laser toning, đem lại hiệu quả nhưng khong có biến chứng? 1 sách laser gợi ý 3.0J/cm2 ở chế độ PTP và 1.5J/ cm2 ở chế độ thông thường là thông số vàng. [56].Nhưng tôi nghĩ năng lượng này vẫn cao.
Choi và cộng sự thực hiện laser toning với laser QS Nd:YAG ở 30 bệnh nhân có nám bị nặng lên sau những điều trị trước đó như laser toning , IPL, laser fractional và peel hóa học. [57]. Thông số là sz 6mm, 10Hz, 2.1–2.5 J/cm2 ở chế độ PTP , và endpoint là hồng ban nhẹ. Sau laser toning, thực hiện kĩ thuật genesisbằng cách sử dụng laser Nd YAG xung dài 1064nm với 15-17J/cm2 , sz 7mm, 5 Hz vaf 0.3ms. Thực hiện 10 lần laser cách nhau mỗi tuần. Kết quả cho thấy mMASI giảm từ 10.48 ± 3.64 tới 3.22 ± 1.45 2 tháng sau khi hoàn thành 10 lần điều trị. (p < 0.001). 24 bệnh nhân ( 80%) có PGA điểm 4 (cải thiện 76-100%) và 6 bệnh nhân (20%) có điểm 3 PGA (cải thiện 51–75%). Tất cả 30 bệnh nhân không có dấu hiện nám nặng len hay giảm sắc tố dạng đốm. Sau 1-3 năm sau đó, tất cả 30 bệnh nhân không tái phát
Trong nghiên cứu này, 30 bệnh nhân cho thấy sự cải thiện nhưng không có biến chứng, mặc dù những bệnh nhân này có nám nặng lên sau những trị liệu trước đó như laser toning.
12 bệnh nhân ( 40 % của tổng số bệnh nhân) có giảm sắc tố dạng đốm do các điều trị khác , có sự cải thiện ở vùng giảm sắc tố, bởi vì vùng sắc tố giảm, làm giảm sự khác biệt về màu sắc giữa 2 vùng.
Trước đó ở phần. 12.6.2 we chúng ta đã được review về khoảng điều trị của laser toning rất hẹp. Chúng ta cũng được review mặc dù tìm thấy năng lượng thích hợp, nó cũng vẫn rất nguy hiểm, Vì vậy, an toàn hơn khi sử dụng năng lượng thấp hơn năng lượng đủ bởi vì hiệu quả thấp vẫn tốt hơn là có biến chứng. Đó là lý do vì sao tôi nghĩ năng lượng 2.1-2.5 J/cm 2 ở chế độ PTP và 1-1.25J/ cm 2 ở chế độ thường là thông số vàng trong điều trị nám.
Nám bì và hỗn hợp
Trong các biến chứng của laser toning, không đáp ứng chiếm 10-20%. Có nhiều nguyên nhân, nhưng tôi tin rằng nám bì và hỗn hợp là 1 trong những nguyên nhân. Điều gì xảy ra với nám ở lớp bì sau laser toning? Tôi không thể tìm ra bài báo nào nói về điều này, nhưng 1 quyển sách của Kim về ảnh vi điện tử và phần mô tả có thể thấy. [25]. Kim quan sát thấy sự phá hủy của phần lớn melanosome ở lớp bì sau laser toning , và sau đó melanin biến mất bởi đại thực bào.
Mặt khác, quá trình phá hủy và biến mất của melanosome bởi laser toning tương tự khi xóa xăm, Đại thực bào ăn melanosome và đưa vào dẫn lưu hệ bạch huyết. Nó tương tự như sắc tố biến mất khỏi lớp bì. 2 kết quả có thể được dự đoán. Đầu tiên, thời gian cần để sắc tố ở lớp bì biến mất ít nhất 1-3 tháng, là thời gian để dẫn lưu hệ bạch huyết. Cũngcần biết rằng số lần điều trị để xóa xăm là 5 lần cho xăm không chuyên nghiệp và 10-15 lần choxăm chuyên nghiệp. Nám thì không tối màu như xăm, nhưng được đánh giá là cần nhiều thời gian để loại bỏ.
Thứ 2, melanosome ở lớp bì có thể hiện diện đơn lẻ, nhưng hầu hết đều ở tron melanocyte hoặc melanophage. Để phá hủy melanosome trong những tế bào này, năng lượng phải ở mức “ vừa đủ để phá hủy tế bào nhưng khôn ảnh hưởng đến xung quanh tế bào”. Nhưng như chúng ta đã nói về thuyết ly giải quang nhiệt chọn lọc dưới tế bào, năng lượng chúng ta sử dụng cho laser toning là “ năng lượng phá hủy melanosome mà không làm tổn thương tế bào”. Vì laser xâm nhập từ bên ngoài vào da, photon sẽ giảm dần khi chúng đi vào da. Do đó, năng lượng được sử dụng để laser toning có thể phá hủy melanosome của nám thượng bì, nhưng không thể phá hủy melanocyte hoặc melanophage ở lớp bì. Do đó, để điều trị nám bì, năng luwongj cần tăng lên. Tuy nhiên, điều này sẽ làm phá hủy các tế bào ở thượng bì, và gây ra biến chứng. Vậy làm thế n ào chúng ta có thể điều trị nám bì?
Có 2 cách để điều trị nám bì, giống như xăm. Đầu tiên, phần hình xăm bị phá hủy bởi QS Nd: YAG laser và sau đó nguyên bào sợi thực bào phần xăm, melanocyte cùng với melanosome và melanophage bị phá hủy. Thứ 2, bằng liệu pháp laser fractonal hoặc pinhole , phần xăm hoặc melanin trực tiếp bị đông vón trực tiếp hoặc bị bốc hơi, sau đó bị loại bỏ khỏi da thông qua các mảnh vụn hoại tử biểu bì vi mô (MEND), còn được gọi là con thoi melanin. Như đã giải thích trước đó, phương pháp đầu tiên thì khá khó giải quyết và cái thứ hai thì cũng không được khuyến cáo bởi vì nám nhạy cảm với kích thích và có thể nặng lên nêu bị đông vón/ bốc hơi bởi Er:Glass laser or CO2 laser. G
Vậy có phương pháp khác không? Đây là 1 chiến lược, không phảo 1 phương pháp. Đầu tiên là lấy đi lớp sắc tố thượng bì, sau đó lấy đi lớp sắc tố trung bì, thực hiện các thủ thuật liên tiếp. Đặc biệt, melanosome ở thượng bì được điều trị trước với laser toning, và vì nám thượng bì cải thiện rõ, nám trung bì có thể điều trị bằng tăng năng lượng.
Tuy nhiên, không rõ bao nhiêu lần laser toning là đủ cho nám thượng bì. Và laser toning cũng không thể loại bỏ hoàn toàn nám thượng bì và rất khó để phân biệt nám bì bằng mắt thường. Đó là lý do tại sao tôi không có tiêu chuẩn cho điều này.
Dựa vào bên trên, kế hoạch của tôi để điều trị nám bì và hỗn hợp như sau. Đầu tiên, thực hiện 10 lần laser toning cách nhau 1-2 tuần với “ năng lượng đủ phá vỡ melanosme nhưng không gây tổn thương tế bào”, chỉ điều trị nám thuwongj bì.Tiếp theo, thực hiện 10-20 lần laser toning cách nhau 1-2 tuần, với “ mức năng lượng chỉ tổn thương tế bào đích mà không gây tổn thương xung quanh tế bào” để điều trị nám bì và hỗn hợp. Kế hoạch điều trị này có thể cải thiện nám bì và hỗn hợp, nhưng không thể ngăn nám tái phát 100% và cũng cần rất nhiều thời gian, nên tôi chưa có nhiều ca lầm sàng.
Gợi ý thông số laser
Tiếp theo, hãy nhìn 7 thông số của laser toning thông thường được thực hiện tại phòng khám tư đúng theo nguyên lí của laser. (Table 12.9).
Đầu tiên, tôi tin rằng sử dụng bước sóng 1064nm cho laser toning là đúng, bởi vì hiệu ứngepidermal bypass (xem Chương. 5”). Bước sóng an toàn cho thượng bì là 755nm do hệ số hấp thụ thấp, nhưng tôi nghĩ 1064nm có hệ số hấp thụ thấp hơn an toàn nhất cho nám.
Thứ 2, mặc dù thông số thông thường sử dụng năng lượng 1.6–3.5 J/cm2 , tôi tin rằng năng lượng thấp hơn là thích hợp bởi vì khoảng trị liệu của laser toning hẹp và khoảng trị liệu là khác nhau cho mỗi bệnh nhân, 2.0–2.5 J/cm2 ở chế độ PTP hoặc 1.0–1.25 J/cm2 ở chế độ thông thường được khuyến cáo. Với 1 shot toning, tôi sử dụng năng lượng thấp hơn 4 J/cm2, thường là 3.0–3.5 J/cm2
Table 12.9 Comparisons between conventional laser toning parameters and my laser toning parameters
| Parameter | Thông số laser toning thông thường | Thông số laser toning của tôi |
| Laser | 1064-nm
Q-switched Nd:YAG laser |
1064-nm
Q-switched Nd:YAG laser |
| Năng lượng | 1.6-3.5 J/cm2 | <2 0-2.5 J/cm2 (PTP mode) <3.0-3.5 J/cm2 (one shot toning) |
| Spot size | 6-8 mm | Largest spot, 4 mm (one-shot toning) |
| Pass, shot | Nhiều pass, >1000 shots | <1000 shots, 1 shot toning |
| Khoảng cách | 1-2 tuần | >2 tuần |
| Số lần | 5-10 lần | 5/10 lần |
| Điểm cuối lâm sàng | Hồng ban quanh tổn thương ngay lập tức | Hồng ban quanh tổn thương muộn |
Thứ 3, thông số thông thường sử dụng spot size 6–8 mm, nhưng spot size lớn được sử dụng để làm thủ thuật nhanh hơn. Tôi sử dụng spot size lớn nhất có thể ở mức năng lượng đó. Tại sao spot size lớn được sử dụng cho laser toning? 1 trong những nguyên lí của laser là spot size càng lớn thì sự xâm nhập quang học càng sâu. (OPD). Do đó chúng ta sử dụng spot size lớn để điều trị melanosome ở lớp bì bởi OPD sâu hơn? Có 4 yếu tố liên quan đến OPD. Table 1.8), là spot size, bước sóng và mật độ năng lượng. Quan trọng nhất là bước sóng. Hầu hết laser toning sử dụng laser QS Nd: YAG 1064nm, nên không cần lo lắng về OPD.Vậy tại sao sử dụng spot size lớn? ưu điểm của sopt size lớn không chỉ là OPD sâu hơn, mà còn là thời gian thủ thuật ngắn hơn. Nếu spot size nhỏ được sử dụng cho toàn bộ khuôn mặt, sẽ cần nhiều shot và nhiều thời gian hơn. Và vì laser toning sử dụng năng lượng thấp nên có thể dùng spot size lớn. Tôi cũng sử dụng spot size lớn nhất có thể, 6-7mm spot sie cho laser toning thông thường.
Vậy nhược điểm của spot size lớn là gì? Khi chiếu toàn bộ khuôn mặt không bỏ sót, thì sự chồng lấp là không tránh khỏi. Khi spot size lớn hơn, thì sẽ có nhiều vùng chồng lấp hơn. ở vùng chồng lấp, năng lượng có thể bị tích lũy. Nếu thực hiện nhiều pass, năng lượng cao có thể tích lũy ở 1 số vùng, gây ra biến chứng như giảm sắc tố dạng đốm. Vì vậy, khi sử dụng spot size lớn, cần tránh đi nhiều pass hoặc shot. Khi chỉ chiếu trên vùng nhỏ, như nám hoặc đồi mồi, spot size nhỏ hơn nên được sử dụng để tránh chồng lấp. Đó là lý do vì sao khi sử dụng 1 shot toning, tôi dùng spot size 4mm không có chồng lấp.
Thứ 4, thông số thông thường bắn hơn 1000 shot với nhiều pass ở tần số 10Hz. Nhưng như chúng ta thấy ở phần 12.6.5.3, nhiều shot và nhiều pass không được khuyến cáo. Khi thực hiện laser toning thông thường, tôi sử dụng ít hơn 1000 shot và chỉ dùng 1 shot toning trong 1 lần điều trị.
Thứ 5, thông số thông thường ccos khoảng cách rất ngắn, thuwongf 1-2 tuần. Cũng đã nói trong phần. 12.6.5.3, khoảng cách ngắn là yếu tố nguy cơ, đó là lý do vì sao tôi thực hiện laser toning với khoảng cách hơn 2 tuần.
Thứ 6, thông số thông thường điều trị từ 5-10 lần. Tôi khuyến cáo 5 lần laser toning cho 10 lần điều trị, nhưng sau 10 lần điều trị, tôi tăng lên khoảng cách giữa các lần là 1-2 tháng.
Thứ 7, thông số thông thường có điếm cuối lâm sàng là “ hồng ban quanh tổn thương”, nhưng tôi nghĩ điểm cuối lâm sàng là “ hông ban quanh tổn thương muộn”. Như đã nói về ly giải quang nhiệt chọn lọc dưới tế bào, nếu là “ năng lượng chỉ phá vỡ melanosome mà không tổn thương tế bào”, vậy tại sao hồng ban xảy ra? Không có lý do rõ ràng được viết trong sách laser tại sao hồng ban xảy ra sau laser. Tôi nghĩ rằng lý do hồng ban sau laser như sau. Đầu tiên, trong trường laser xung dài ms, lượng nhiệt còn dư và hồng ban xảy ra để bù cho điều này. Trong trường hợp của laser QS nano giây, hồng ban xảy ra bởi vì 1 phần năng lượng chuyển thành nhiệt. Nhưng hầu hết năng lượng được sử dụng cho hiệu ứng quang cơ, vì vậy hồng ban ít khi xảy ra. Thứ 2, hồng ban xảy ra bởi quá trình viêm. Khi năng lượng của laser QS cao và thành tế bào bị phá vỡ bởi hiệu ứng quang cơ, acid arachidonic được tiết ra và oxi hóa, cytokine như prostaglan- din (PG) và leukotriene (LT) được tiết ra. Những cytokine này hình thành hồng ban thông qua sự giãn mạch máu và tăng tính thấm thành mạch. Thứ 3, tôi nghi hiệu ứng quang cơ phá vỡ thành tế bào và màng đáy, và tổn thương thành mạch ở lớp bì, thành mạch sẽ giãn để đáp ứng. Trường hợp thứ 2 tương đối khó giải quyết. Quá trình viêm có thể dẫn tới PIH, và làm nặng thêm nám . Kinh nghiệm cho thấy PIH ít xảy ra nếu hồng ban không quá nặng sau điều trị laser.
Dựa vào những điều trên, tôi nghĩ “ mức năng lượng có thể phá vỡ melanosome nhưng không gây tổn thương tế bào” thì hồng ban sẽ không xảy ra. Ít nhất, hồng ban xuất hiện sau 1 thời gian sẽ an toàn hơn là xuất hiện ngay lập tức sau laser. Đó là lý do tại sao tôi đưa ra điểm cuối lâm sàng của laser toning là “ hông ban quanh tổn thương muộn”. Đối lập lại, “ hông ban quanh tổn thương ngay lập tức “ được coi là điểm cuối cảnh báo, nghĩa là có thể có biến chứng. Wattanakrai và cộng sự thực hiện laser toning và 2% HQ ở 1 bên mặt và 1 bên chỉ có 2% HQ cho 22 bệnh nhân có nám.
Năng lượng là 3.0-3.8 J/cm2, và điểm cuối lâm sàng là trắng tổn thương ngay lập tức kèm theo hồng ban, nhưng không có đốm xuất huyết. [58]. Kết quả cho thấy bên mặt được điều trị với laser toning kết hợp với HQ cho sự cải thiện tốt hơn. (p < 0.001), nhưng 3 bệnh nhân có giảm sắc tố dạng đốm và 4 có sự tăng sắc tố dội ngược. Sau 12 tuần, tất cả 22 bệnh nhân đều có nám quay trở lại. Điểm cuối lâm sàng ở bài báo này rất đáng chú ý. Không chỉ năng lượng của laser toning rất cao, mà điểm cuối lâm sàng cũng không đúng. Theo kinh nghiệm của tôi, trắng tổn thương hoặc hồng ban ngay lập tức cho thấy năng lượng là quá cao.
Nguyên lí và lụa chọn laser trong điều trị nám
Nếu chúng ta coi nám như 1 loại sắc tố, với chiến lược và nguyên lý của laser sắc tối, tôi sử dụng chiến lược điều trị nám như sau.
Hãy bắt đầu bằng cách nghĩ về chiến lược điều trị nám thượng bì. Mô cạnh tranh ở nám thượng bì là mô thượng bì bình thường. Đầu tiên, bởi vì quan hệ ngang, ly giải quang nhiệt chọn lọc là chiến lược chính. Theo thuyết lý giải quang nhiệt chọn lọc, bước sóng rất quan trọng. Hiệu ứng bỏ qua thượng bì bắt buộc laser điều trị sắc tố thuwongj bì phải có bước sóng nhỏ hơn 800nm.
Laser có bước sóng gần với 800nm thì hiệu quả và an toàn. Tuy nhiên, không giông sắc tốthuwongj bì, nám là “ melanocyte tăng hoạt” và có những biến chứng nghiêm trọng. Do đó, laser QS Nd: YAG 1064nm có hệ số hấp thu thấp là an toàn hơn dù không hiệu quả. Đó là lý do tại sao tôi sử dụng laser Nd: YAG 1064nm cho laser toning. Và để điều trị nhanh hơn cho nám thượng bì, laser xung dài alxeandrite 755nm được sử dụng. Laser xung dài được sử dụng bởi vì hiệu ứng quang nhiệt là an toàn hơn hiệu ứng quang cơ khi cân nhắc về độ dài xung.
Tuy nhiên, năng lượng được sử dụng trong sắc tố thượng bì có thể làm nặng nám, nên năng lượng nên thấp hon 50% nằn lượng được sử dụng cho sắc tố thượng bì. Bởi vì hệ số hấp thu thay đổi theo mật độ sắc tố, năng lượng nên được điều chỉnh theo “ tổn thương sẫm màu thì yếu, tổn thương sáng màu thì mạnh”. Laser QS có độ dài xung hỗn hợp, nhưng khi sử dụng laser xung dài, độ dài xung nên được sử dụng đầu tiên bởi động học nhiệt chọn lọc, và sau đó những tổn thương không đáp ứng sẽ được tiếp tục điều trị bằng độ dài xung ngắn.
Thứ 2, làm mát thượng bì là không cần thiết. Bởi vì làm mát thượng bì sẽ hạ nhiệt cả mô bình thường và mô đích, năng lượng cần tăng lên để đạt hiệu quả. Do đó, làm mát ít có hiệu quả khi điều trị sắc tố thượng bì.
Thứ 3, là phương pháp laser fractional hoặc pinhole. Tuy nhiên, laser CO2 hoặc Ẻ: YAG không nên được sử dụng bởi vì tổn thương mô xung quanh do sự bốc hơi. Mặt khác, laser h an toàn hơn vì cơ chế của chúng là đông vón.Tuy nhiên, tôi quan tâm đến điều trị nám với laser không bóc tách.
Giờ hãy nghĩ về chiến lược điều trị nám bì. Mô cạnh tranh của mô trung bì là mô thượng bì bình thường. Làm mát thượng bì rất quan trọng bởi vì nó là mối quan hệ dọc, nhưng thực tế, làm lạnh thượngbì không được sử dụng bởi vì sử dụng laser QS trongđiều trị sắc tố trung bì.
Theo chiến lược, đầu tiên, laser 80nm hoặc hơn được sử dụng theo thuyết ly giải quang nhiệt chọn lọc và hiệu ứng bỏ qua thượng bì. Để tới tế bào đích, laser QS nano giây được sử dụng . Do đó, chỉ có laser QS Nd: YAG 1064nm được sử dụng. đó là lýdo tại sao tôi sử dụng laser QS Nd YAG cho điều trị nám bì. Tuy nhiên, năng lượng nên tăng lên bởi vì melanocyte trung bì hoặc melanophage cần được phá vỡ. Với 1 shot toning, năng lượng được tăng lên 4-6 J/cm 2 . Vif ABNOM, nevus Ota vaf nám bì hiện diện ở các tế bào đơn lẻ, nên lý thuyết năng lượng “ tổn thương sẫm màu yếu, tổn thương sáng màu mạnh” là không thích hợp.
Thứ 2, như đã lưu ý trước đó, làm lạnh thượng bì là không cần thiết.
Thứ 3, sắc tố lớp bì sử dụng phuwong pháp laser fractional hoặc pinhole. Nhưng tôi không khuyến cáo sử dụng những phương pháp này cho ABNOM hoặc nám bì.
Cuối cùng, laser đi từ bên ngoài vào da tới lớp thượng bì và trung bì, vậy nên đầu tiên nên loại bỏ tổn thương thượng bì và sau đó thực hiện thủ thuật bậc thang để điều trị tổn thương trung bì. Do đó, đầu tiên tối điều trị nám thượng bì và sau đó tăng năng lượng laser QS 1064nm để điều trị nám bì.
Vấn đề điều trị nám má bằng laser trong nhũng báo cáo gần đây
Nhiều bài báo công bố về sử dụng laser trong điều trị nám, nhưng chúng có nhiều vấn đề. Đầu tiên, nám xảy ra ở nhiều type da và nhiều chủng tộc trên thế giới. Thứ 2, nhiều phương pháp đánh giá được sử dụng cho mỗi báo cáo. Ví dụ, 1 vài bài báo sử dụng MASI và 1 vài sử dụng mMASI. Do đó, so sánh giữa các nghiên cứu là khó. Vì vậy, chưa có các khách quan và chính xác để đánh giá nám. Thứ 3, 1 ít báo cáo sử dụng nghiên cứu ngẫu nhiên có kiểm soát. Do đó, việc xác định kết quả khác quan là khó. Thứ 4, vấn đề lớn nhất là những nghiên cứu này không biết về nguyên lý laser và chỉ sử dụng 1 vài thông số, nên mặc dù cùng sử dụng 1 loại laser , nhưng kết quả là khác nhau, i.e, nó hiệu quả trong 1 vài báo cáo nhưng trong 1 số khác, chỉ thấy biến chứng xảy ra. Vì vậy, chúng ta nên nhìn vào những báo cáo về điều trị nám dựa trên nguyên lí của laser.
1 báo cáo tổng lết những báo cáo đã sử dụng IPL cho điều trị nám [28]. Wang và cộng sự (2004) so sánh 4% HQ ( nhóm kiểm soát) và phối hợp HQ và IPL ( nhóm điều trị). 17 bệnh nhân được bắn IPL 4 lần trong 16 tuần. Kết quả cho thấy chỉ số melanin tương đối giảm 11.6% ở nhóm kiểm soátcompared, trong khi giảm 39.8% ở nhóm điều trị. Nhóm điều trị cho thấy sự cải thiện rõ ràng (p < 0.05). Tuy nhiên, 2 bệnh nhân có PIH.. Goldman và cộng sự (2011) so sánh 56 bệnh nhân, áp dụng TCT bao gồm HQ và IPLleen bên mặt ( bên điều trị) và thoa giả dược và IPL cho mặt còn lại ( bên kiểm soát). Sau 10 tuần, 57% bên điều trị sáng hơn, trong khi đó chỉ có 23% ở bên kiểm soát sáng hơn. Figueiredo và Trancoso và cộng sự (2012) so sánh 62 bệnh nhân có điều trị TCT với IPL và TCT đơn thuần. Sau 6 tháng, điểm MASI cải thiện 49.4% và duy trì ở 44.9% ở 12 tháng.
Dựa vào 3 nghiên cứu trên, chúng ta có thể kết luận rằng “ IPL có hiệu quả trung bình trên nám và có thể lựa chọn cho những người không đáp ứng thuốc bôi. Tuy nhiên, có thể xảy ra PIH, nên cần thận trọng”. Nhưng không có lưu ý về thông số ở đây. Vì vậy, tôi đã tìm kiếm tất cả những báo cáo về thông số.
Trong 3 bài báo, Wang và cộng sự sử dụng năng lượng cao nhất. Thông thường, năng lượng được sử dụng là 15-20 J/cm2 khi điều trị sắc tố thượng bì với màng lọc 560nm. Mặc dù Wang và cộng sự sử dụng màng lọc 570nm, năng lượng 26-33J/cm2 vẫn cao. Điểm cuối lâm sàng của IPL khi điều trị sắc tố thượng bì thường là “ hồng ban quanh tổn thương”, nhưng trong báo cáo của Wang và cộng sự, nó là “ tổn thương xám màu”, cũng gợi ý họ đã sử dugnj năng lượng cao. Do vậy, có thể đoán đây là lý do PIH xảy ra, khi so sánh với 2 báo cáo khác. Nếu năng lượng không cao và trung bình, tôi tin rằng IPL có thể sử dụng để điều trị nám mà không có bất kì biến chứng nào. Và mặc dù IPL không phải hiệu quả nhất, tôi tin rằng nó vẫn có hiệu quả trung bình.
Thông số IPL trong 3 nghiên cứu khác nhau
| Wang et al.
[59] |
Goldman et al.
[60] |
Figueiredo and Trancoso [61] | |
| IPL | Vasculight,
ESC/ Sharplan, Yokneam, Israel |
Lumenis One, Lumenis, Santa Clara,
CA |
Limelight, Cutera, Brisbane, CA, USA |
| Màng lọc | 570 nm | 560 nm | 560 nm |
| Năng lượng | 26-33 J/
cm2 |
14-18 J/cm2 | 12-22J |
| PD(delay)
PD |
3- 4 (30-35)
4- 5 (ms) |
3-3.5 (10-30)
3-3.5 (ms) |
|
| Lần điều trị thứ 2 | Màng lọc
590-615 |
Năng lượng cao hơn 10% lần thứ 1 | |
| Điểm cuối | Hồng ban nhẹ quanh tổn thương và tổn thương xám màu. | Đen nhẹ, không có dấu hồng ban | hồng ban nhẹ thoáng qua, sau đó là đen nhẹ |
| Khoảng cách điều trị | 4 lần cách nhau 4 tuần | Cách 2-6 tuần | 1 lần |
Laser trong điều trị nám
Tiếp theo, chúng ta sẽ xen liên quan đến điều trị nám
Laser xung dài alexandrite
Lee và cộng sự sử dụng laser xung dài 755-nm để điều trị nám [62]. Thông số điều trị là 60-80 J/cm2 không có thiết bị làm lạnh, sz 15mm melanocyte tăng hoạt”
Với độ dài xung 0.5-1 ms . 1 tia có kích thước 400 pm và 130 tia được chiếu. Năng lượng là 60 J/cm2 với sz 15mm ở tay cầm fractional, tương đương năng lượng là 9.5 J . điểm cuối lâm sàng là “ hồng ban quanh tổn thương hoặc hình thành vảy xám trắng”. Kết quả cho thấy mMASI cải thiện 2 tháng sau lần cuối điều trị và điểm bệnh nhân tự đánh giá là cao. Có hồng ban nhẹ, cảm giác nóng, đóng mài nhỏ nhưng không có biến chứng. PIH xuất hiện ở 1 bệnh nhân nhưng cải thiện nhanh sau 2 tháng.
Báo cáo này là về điều trị nám với laser xung dài alexandrite. Kết quả tương đối hài lòng. Bởi vì sắc tố thượng bì đã được điều trị, làm lạnh thượng bì không được thực hiện và độ dài xung tương đối ngắn (0.5-1 ms). Bởi vì thời gian thư giải nhiệt (TRT) của lớp đáy đã biết là 0.1-0.4 ms, tôi nghĩ tốt nhất là giảm xuống còn 0.2 or 0.3 ms.
Điều thú vị của bài báo này là sử dụng tay cầm fractional, tôi tin rằng sử dụng tay cầmfractional ở bước sóng không có mô đích là nước và nơi xảy ra sự chia tỷ lệ là không phù hợp cho ly giải quang nhiệt phân đoạn. Ly giải quang nhiệt phân đoạn không chiếu lên toàn bộ da, nhưng thay vào đó tia laser chiếu ở đây và ở kia và lấy đi mô bình thường giữa các tia, giảm tác dụng phụ bằng cách tái sinh nhanh mô hoại tử từ các mô lành xung quanh.
Tuy nhiên, ở bước sóng có sự chia tỷ lệ xảy ra, laser không chỉ chiếu ở những nơi tia được chiếu, mà còn hấp thu ở những nơi không được chiếu tới do sự chia tỷ lệ. Đó là lý do tôi tin rằng tay cầm phân đoạn ở bước sóng có xảy ra sự chia tỷ lệ là không phù hợp cho lý giải quang nhiệt phân đoạn, nhưng đúng hơn là chỉ có tác dụng (1) năng lượng thấp (2) spot size nhỏ và độ sâu thâm nhập nông hơn, và (3) năng lượng mạnh có thể chiếu trực tiếp , làm tăng khả năng biến chứng.
Trong báo cáo, có 1 bức tranh thú vị về bệnh nhân là có tiền sử bị giảm sắc tố dạng đốm do laser toning ở phòng khám tư, nhưng giảm sắc tố dạng đốm được cải thiện, đồng đều hơn sau laser xung dài alexandrite. Giảm sắc tố vẫn nhìn thấy bởi đèn Wood, nhưng sau khi vùng sắc tố được cải thiện, sự cải thiện tổng thể khuôn mặt có thể thấy.
Cheng và cộng sự thực hiện laser xung dài alexandrite 4 lần cách nhau mỗi tháng cho 23 bệnh nhân [63]. Thông số là 0.2 5 ms, 8 mm spot size at 6-7 J/cm2, và 2-4 pass được thực hiện cho đến khi xuất hiện hồng ban nhẹ. Điểm mMASI giảm rõ và 10 bệnh nhân ( 43.5%) mô tả sự cải thiện của họ là xuất sắc (cải thiện > 60% ). Điều trị dung nạp tốt khi chỉ có phản ứng da nhẹ với 83.7% phàn nàn đau nhẹ và 2 bệnh nhân phàn nàn đau nặng. 1 bệnh nhân có bọng nước xuất hiện và biến mất trong vòng 1 tuần. 1 bệnh nhân có PIH sau lần đầu tiên và bị loại khỏi nghiên cứu.
Bài báo này cũng điều trị nám với laser xung dài alexandrite. Tương tự như laser toning, hiệu quả trung bình, cho thấy sự cải thiện của nám. Năng lượng tương đối thấp ở 6–7 J/cm2, nhưng năng lượng thực tế cao hơn bởi có sự chồng lấp khi làm 2-4 pass. Điểm cuối lâm sàng là hồng ban nhẹ, cho thấy năng luwongj được sử dụng tương đương với năng lượng sử dụng cho điều trị sắc tố thượng bì. Bài báo này, giống với trước đó, chỉcó 1 bệnh nhân PIH. 1 lần nữa, tôi nghĩ rằng sẽ tốt hơn khi chỉ chiếu 1 shot với năng lượng chính xác và thấp.
Laser fractional không bóc tách
Laser fractional 1550-nn được công nhận bởi FDA vào năm 2005 cho điều trị nám. Tuy nhiên, trong trường hợp laser, FDA công nhận không có nghĩa là laser đó an toàn và hiệu quả. Có 1 sự nhận thức sai về sự chấp thuận của US FDA: sự chấp thuận về thuốc rất khắt khe, và US FDA chứng nhận thuốc là an toàn, hiệu quả và đáng tin cậy.
Nhưng US FDA chứng nhận cho laser không khắt khe như thuốc. Laser được chứng nhận bởi FDA nếu nó an toàn và nguyên lý của nó. Do đó, không thể kết luận rằng bất kì loại laser nào được chứng nhận bởi FDA đều hiệu quả. Có 2 loại laser được FDA chứng nhận cho điều trị nám là : the 1550 nm-Er:Glass frac- tional laser (Fraxel. Solta medical) and the 1064- nm Q-switched Nd:YAG laser (Spectra, Lutronic Corp.) [28].
Có nhiều bài báo nói về laser fractional không bóc tách 1550nm ( NAFL) bởi vì nó đã có từ lâu. [28]. Hãy xem những bài báo này. Kroon và cộng sự (2011) điều trị 20 bệnh nhân và sử dụng TCT trong 8 tuần ( nhóm kiểm soát) và NAFL 4 lần cách nhau mỗi 2 tuần ( nhóm điều trị). Cả 2 nhóm cho thấy sự cải thiện tương đương, nhưng bệnh nhân hài lòng hơn ở nhóm điều trị. 6 tháng sau, cả 2 nhóm đều có 50% quay lại, và không có biến chứng đặc biệt nào ngoại trừ PIH. Do đó, tác giả khuyến cáo sử dụng NAFL cho bệnh nhân không đáp ứng hoặc không thể sử dụng thuốc bôi. Wind và cộng sự (2010) so sánh nhóm được điều trị với NAFL 1550nm 45 lần với nhóm sử dụng TCT. Cả người đánh giá và sự hài lòng của bệnh nhân đều cao ở nhóm à 31 %. Tác giả báo cáo này cho rằng nguyên nhân PIH cao hơn là do năng lượng cao hơn từ 10-15mJ. Tourlaki và cộng sự (2014) so sánh NAFL 1540nm với TCT ở 176 bệnh nhân. Sau 1 tháng điều trị, 67.1% bệnh nhâncho thầy sự cải thiện trên 75% và 21% bệnh nhân cho thấy sự cải thiện 51-75%. Tuy nhiên, sau 6 tháng chỉ có 21.1% bệnh nhân duy trì sự cải thiện trên 75%.
Giờ chúng ta sẽ xem bài báo sử dụng NAFL 1927nm để điều trị nám. Polder and Bruce (2012) thực hiện laser fractional 1927nm 3-4 lần cách nhau mỗi tháng cho 14 bệnh nhân. Thông số là 10-20mJ với tổng mật độ là 252-78 4MTZ/cm2. Tiếp đó 1,3,và 6 tháng cho thấy điểm MASI cải thiện 51%, 33% và 34%.
Lee và cộng sự (2013) thực hiện laser fractional 1927nm trên 1 nửa mặt cho 25 phụ nữa , bao gồm 8 bệnh nhân nám, 3 lần cách nhau mỗi 3 tuần. Thông số là 10mJ với mật độ là mức 3. Điểm MASI cải thiện 5% cho nửa mặt không điều trị laser và 33% cho nửa mặt điều trị laser, cho thấy laser có hiệu quả trong điều trị nám. 6 tháng sau, nửa mặt không điều trị laser duy trì điểm MASI 12% và nửa mặt điều trị laser là 28%. Niwa Massaki và cộng sự (2013) retrospectively investigated 20 patients treated once with 1927-nm fractional laser. Thông số là 10-20 mJ/ cm2 với 60-70% diện tích bề mặt được che phủ với tổng năng lượng 1.72-4.42 kJ. 1 tháng sau điều trị, HQ 4% được sử dụng duy trì. Kết quả cho thấy sự cải thiện trên 50% ở 60% bệnh nhân chỉ với 1 lần điều trị. Điểm MASI cải thiện 53.8%. Nhưng trung bình 10.2 tháng, 33.3% có 1 phần tái lại và 13% tái lại toàn bộ. Thêm nữa, PIH xảy ra ở 2 bệnh nhân.
Đánh giá tổng quan NAFL trong điều trị nám như sau[28].
Đầu tiên, thời gian tái phát nám sau NAFL là muộn hơn IPL hoặc laser QS. IPL hoặc QS laser tái phát trong 3 tháng sau khi kết thúc điều trị, trong khi đó NAFl trong 3-6 tháng. Lý do của sự tái phát muộn ở NAFl có thể liên quan đến sự cải thiện của lớp bì. Laser QS và IPL chỉ điều trị sắc tố thượng bì, nhưng NAFL có thể cải thiện lớp bì và trẻ hóa, cái mà có thể hữu ích trong điều trị nám. Nhưng nếu chúng ta không có NAFL, chúng ta có thể sử dụng laser khác giúp trẻ hóa khi kết hợp với IPL hoặc laser QS? Đó là lý do tại sao sau laser toning, tôi sử dụng kĩ thuật Genesis với laser xung dài Nd: YAG 1064nm.
Thứ 2, tương tự như IPL, số lần điều trị là 3-4 lần, ít hơn laser toning QS, cái mà thực hiện từ 8-10 lần. Đặc biệt, laser 1927nm hiệu quả hơn các laser NAFL khác với 1 lần điều trị.
Thứ 3, IPL hoặc laser QS được khuyến cáo cho tuýp da Fitzpatrick I, II và II, nhưng NAFL có thể sử dụng cho tuýp III và IV. Tôi không đồng ý với điều này, bởi vì IPL hoặc laser QS cũng có thể được sử dụng trên tuýp III và IV nếu năng lượng thấp. Thực tế, laser toning QS đã được sử dụng cho tuýp da III., IV, thậm chí là V. Vì vậy, đây chỉ là khuyến cáo chung trong quá khứ.Ngược lại, NAFL cũng có nhiều biến chứng, bao gồm viêm nang lông, nếu như da nhạy cảm theo tuýp da Fitzpatrick .
Bình luận về laser fractional không bóc tách
Bởi vì NAFL tạo sự đông vón, và sự đống vón là phản ứng an toàn, NAFLs có ít biến chứng hơn các laser khác. Sự xuất hiện PIH với NAFL có thể là do dùng năng lượng cao. Để giảm biến chứng và đạt hiệu quả trẻ hóa, thông số của NAFl nên là “ năng lượng cao và mật độ thấp”. Nhưng trong nám, tôi nghĩ năng lượng cũng nên thấp hơn. Do đó, “ năng lượng thấp và mật độ thấp” được sử dụng.
Tuy nhiên, tôi có 1 vài quan tâm lý thuyết về điều trị nám với NAFLs. Đầu tiên, laser fractional với bước sóng 1550nm tạo sự đông vón ở thượng bì, màng đáy và lớp bì, và mô được lấy đi bởi các mảnh vi hoại tử thượng bì (MEND). Tôi quan tâm rằng nếu màng đáy đông vón và bị phá vỡ, dẫn đến không giữ được sắc tố, kết quả là nám nặng lên.
Thứ 2, cơ chế laser fractional để cải thiện nám là đông vón và đào thải sắc tố, nhưng nếu thông số được cài đặt mật độ thấp để an toàn, sự cải thiện nám có thể không rõ ràng và số lần điều trị sẽ tăng. Mặt khác, lợi ích của NAFL, cái thâm nhập độ sâu giống 1550nm .là nó làm đông vón lớp bì sâu hơn, nên hồng ban đi kèm với nám được cải thiện và hiệu ứng cải thiện lớp bì có thể nhìn thấy.
Thứ 3, trong trường hợp của 1927nm, hệ số hấp thu nước cao, nên nó an toàn hơn 1550nm bởi vì không thâm nhập sâu. Nhưng bởi vì sự đông vón của màng đáy là tương tự, tôi tin rằng không có sự khác biệt về kết quả. Hơn nữa, bởi vì hệ số hấp thu nước cao, tăng năng lượng nhẹ gây ra sự bốc hơi dẫn đến biến chứng cao hơn. Do đó, năng lượng thấp là quan trọng ở laser 1927nm hơn laser 1550nm.
Laser mạch máu
Vì có tổn thương mạch máu trong nám, nên giải thuyết rằng điều trị mạch máu có hiệu quả cho nám. (Fig. 12.20). Chúng ta sẽ xem 1 số bài báo về laser mạch máu trong điều trị nám.
Passeron và cộng sự sử dụng TCT (Tri-Luma cream) ngày 1 lần trong 4 tháng ở 18 phụ nữ da trắng có nám [65]. The pulsed-dye laser (PDL) treatment (V-beam; Candela Corporation) bắt đầu sử dụng sau 1 tháng bôi TCT.
3 lần PDL cách nhau mỗi 3 tuần dduwwocj thực hiện ở 1 nửa mặt được chia ngẫu nhiên. Kết quả cho thấy hiệu quả cao hơn khi điều trị kết hợp. Nhưng chỉ bệnh nhân có tuýp da I – II Fitzpatrick có hiệu quả, và không có sự khác biệt ở bệnh nhân tuýp da IV. 3 bệnh nhân được điều trị PDL có PIH, tất cả đều có tuýp da IV. Mặc dù bài báo này gợi ý rằng laser mạch máy có thể hiệu quả cho nám, PIH vẫn xuất hiện ở tất cả các bệnh nhân có tuýp da IV. Đó là lý do tại sao tôi nghĩ việc sử dụng PDL như laser mạch máu dường như không phù hợp cho nám ở người hàn Quốc. Có nhiều người hàn Quốc có tuýp da IV -V. 1 loại laser mạch máu khác nên được cân nhắc.
1 phụ nữ 28 tuổi, người trong nghiên cứu trên, đến khám sau 3 năm. [66]. Kiểm tra cho thấy bên trái điều trị chỉ với TCT có nám tái phát, nhưng bên điều trị kết hợp với PDL không có tái phát. (Fig. 12.21). RBX phân tích đỏ bề mặt và kính hiển vi tiêu điểm laser
cho thấy mạch máu giảm ở mặt phải được điều trị với PDL. Do đó, Passeron và cộng sự nghĩ rằng laser mạch máu có thể ngăn chặn nám tái phát.
Tổn thương mạch máu là nguyên nhân hay ảnh huwongr đến nám vẫn còn gây tranh cãi, nhưng báo cáo trên gợi ý rằng trị liệu mạch máu có thể giúp cải thiện nám và ngăn chặn tái phát. Tuy nhiên, liên quan đến hiệu ứng bỏ qua thượng bì, PDL, cái được biết là laser mạch máu tốt nhất, có nguy cơ PIH ở người Hàn Quốc do bước sóng ngắn. Tôi nghĩ rằng laser mạch máu với bước sóng dài nhất, laser xùng dài Nd: YAG 1064nm an toàn hơn PDL, và sử dụng kĩ thuật Genesis.
Thêm nữa, laser đồng bromide có sẵn như 1 laser mạch máu. Lee và cộng sự thực hiện laser đồng bromide trên bệnh nhân nám [67]. Kết quả cho thấy điểm MASI giảm rõ rệt sau điều trị. Giá trị của L * phản ánh cường độ sắc tố giảm, và giá trị của a* đánh giá độ đỏ cũng giảm sau điều trị. Sinh thiết cho thấy Melan- A, thể hiệnmealnosome, giảm, và CD 34 và endothelin-1, thể hiện cho tế bào nội mô mạch máu giảm, và yếu tố tăng trưởng nội mạch (VEGF) cũng giảm. Tuy nhiên, có nhiều nghiên cứu trái ngược với kết quả của báo cáo trên. Eimpunth và cộng sự (2014) sử dụng laser đồng bromide đơn độc trong điều trị nám và Hammami Ghorbel và cộng sự. (2015) kết hợp laser đồng bromide và TCT trong điều trị nám, cả 2 đều không hiệu quả. [28]. Hiệu quả của điều trị nám bằng laser đồng bromide còn
gây tranh cãi.
Picolaser
Với sự ra đời gần đây của picolaser (laser dưới nano giây), sự thú vị trong điều trị nám bằng picolaser ngày càng tăng.Tuy nhiên, chưa có nhiều báo cáo công bố điều này.
Lee và cộng sự thực hiện pico laser ở 3 bệnh nhân, 2 bệnh nhân có nám, 1 bệnh nhân có PIH. [68]. Họ được điều trị với 755-nm alexandrite pico laser.
Tất cả bệnh nhân đều là người hàn Quốc có tuýp da IV và không đáp ứng với điều trị bằng laser QS. Sau nhiều lần điều trị , 1 bệnh nhân cho thấy sự cải thiện nhẹ và 2 bệnh nhân cho thấy sự cải thiện tốt. Bởi vì bài báo này chỉ là báo cáo ca lâm sàng, thật khó để kết luận rằng picolaser hiệu quả cho nám và PIH, nhưng chúng cho thấy tiềm năng trong điều trị nám. Sinh thiết kết quả cũng cho thấy picolaser điều trị sắc tố tốt hơn và có ít biến chứng thượng bì hơn laser QS 532nm.
Lee và cộng sự so sánh 755-nm picolasers và1064-nm Q-switched Nd:YAG lasers cho điều trị nám. [69]. Mặt bên phải của mỗi bệnh nhân dùng 755-nm picolaser, và mặt còn lại dùng 1064- nm Q-switched Nd:YAG laser. Điểm cuối lâm sàng của cả 2 là “ hồng ban nhẹ và nề nhẹ không có xuất huyết điểm”. 3 tháng sau đó, quan sát thấy sạch tổn thương ở bên pico laser 755nm hơn bên QS Nd: YAG 1064nm. Bài báo này so sánh picolaser và QS Nd; YAG. Tuy nhiên, không rõ nức năng lượng đưa tới n cuối lâm sàng là như ih xác thì ko biết dc. Do đó, còn quá sớm để kết luận rằng picolaser hiệu quả hơn QS Nd: YAG.
Khi nhắc đến phản ứng mô- laser, tôi tin rằng hiệu ứng của cả 2 loại laser là tương tự bởi vì laser phá vỡ melanosome. Tuy nhiên, biến chứng của laser pico ít hơn laser QS Nd: ;YAG. Nhưng điều này không có nghĩa laser pico không có biến chứng.
Điều trị phối hợp
Như đã lưu ý trước đó, có nhiều phương pháp điều trị nám nhưng không có phương pháp đơn lẻ nào là hiệu quả. Do đó, 1 vài bài báo gợi ý điều trị phối hợp là các tốt nhất để điều trị nám, và tôi cũng đồng ý như vậy
Nhưng nếu chỉ đơn giản trộn các phương pháp lại thì có thể gây biến chứng do chồng lấp các thủ thuật cùng cơ chế. Ví dụ, peel hóa học và laser xung dài đều gây tổn thương thượng bì và làm tăng đổi mới thượng bì, nên biến chứng có thể xảy ra khi chúng ta kết hợp chúng.
Chiến lược điều trị nám
- Giảm hoạt động của melanocyte
- Ngăn chặn hình thành melanosome
- Kích thích thoái triển melanosome
- Lấy đi sắc tố thượng bì
- Lấy đi sắc tố lớp bì
Do đó, lý tưởng nhất là phân loại các điều trị theo cơ chế của chúng và phối hợp các phương pháp điều trị phù hợp mà không chồng lấp. Chiến lược điều trị nám dược chia thành 3 loại, theo quá trình sản xuất melanin. Đầu tiên, giảm hoạt động của melanocyte. Thứ 2, ngăn chặn sự hình thành melanosome. Thứ 3, kích thích sự thoái triển melanosome. (Table 12.11).
Hầu hết laser không ngăn chặn sự sản sinh melanin như HQ, nhưng chúng thúc đẩy melanin thượng bì bong ra giống như peel hóa học. Laser được sử dụng cho sắc tố có sắc tố nám và không tổn thương mô xung quanh. Ngược lại, peel hóa học không chọn lọc, gây tổn thương cả những mô xung quang. Do đó, tôi tin rằng laser hiệu quả hơn peel hóa học trong điều trị nám
Liệu pháp hiệu quả
Kết hợp các cơ chế đã giải định ở trên của nám, nguyên lý của laser, và các báo cáo về hiệu quả điều trị nám, tôi tin rằng những phương pháp sau đây có thể giúp íchs trong điều trị nám.
Đầu tiên, bởi vì chúng ta không biết 100% nguyên nhân của nám, chúng ta không thể điều trị nám 100%. Nhưng nếu bệnh nhân sử dụng thuốc tránh thai, chuyển chúng sang thuốc tránh thai estrogen liều thấp (e.g., Yaz®) có thể hữu ích. Và, điều trị nguyên nhân như kích ứng mãn tính (mỹ phẩm) và tránh nắng là rất quan trọng trong điều trị nám.
Những nguyên nhân có thể và liệu pháp hiệu quả cho nám
Nguyên nhân – gen, hormone, UV, mỹ phẩm, etc.
- Rối loạn chức năng hàng rào thượng bì— Dưỡng ẩm, điện chuyển ion
- Đứt gãy màng đáy—peel nông (50% GA), kĩ thuật genesis
- Viêm lớp bì—trẻ hóa không bóc tách, kĩ thuật genesis, ‘tiêm căng bóng’
- Tăng sắc tố
-
- Giảm hoạt động của melanocyte—Laser toning
- Ngăn melanosome hình thành—Tranexamic acid, Vit C, glabridin
- Kích thích thoái triển melanosome
-
-
- Lấy đi sắc tố thượng bì—Laser toning, 755-nm long-pulsed laser
- Lấy đi sắc tố lớp bì —1064-nm Q- switched laser
-
Thứ 2, da tổn thương cần được sửa chữa. Lớp thượng bì sẽ được hưởng lợi từ dưỡng ẩm và điện chuyển ion. Màng đáy sẽ được hưởng lợi từ peel ít kích ứng như 50% GA và kĩ thuật genesis. Để lông bóc tách, kĩ thuật Genesis, và tiêm trong bì hyaluronic acid, cũngx óng” có thể hữu ích.
Thứ 3, để giảm hoạt động của melanocyte, laser toning được thực hiện để tạo hiệu ứng cắt đuôi gai của melanocyte. Thuốc bôi làm trắng để ngăn chặn hình thành melanin có thể hữu ích Tranexamic acid, ascorbic acid (vita- min C), and glabridin thì kinh tế và không có tác dụng phụ.
Cuối cùng, sắc tố đã có trên da được coi là sắc tố da tự thân và được lấy đi với laser sắc tố. Tuy nhiên, bởi vì laser có thể làm nặng nám, 1 loại laser thích hợp không có biến chứng nên được lựa chọn, và năng lượng nên thấp. Tôi sử dụng laser toning và laser xung dài alexandrite 755nm cho nám thượng bì.Laser toning được thực hiện toàn bộ mặt với chế độ PTP 2.1-2.5 J/ cm2, và sau đó 1 shot toning được thực hiện ở 4 J/ cm2 hoặc ít hơn. Ở “Chap. 7” chúng tối đã nói về laser an toàn nhất cho sắc tố thượng bì là laser xung dài alexandrite . Năng lượng được sử dụng cho sắc tố thượng bì với laser xung dài alexandrite thường là 16-20 J/cm2, nhưng tối sử dụng 8 -10 J/cm 2
Và điểm cuối lâm sàng là hồng ban quanh tổn thương muộn, xảy ra lúc bệnh nhân đã kết thúc điều trị và chuẩn bị về nhà. Sắc tố vẫn luôn tồn tại dù sau điều trị nám thượng bì kéo dài hoặc sắc tố xanh sam được coi là nám bì và có thể điều trị với 1064-nm Q-switchedNd:YAG laser bằng cách tăng năng lượng, tương tự như xóa xăm.
Lời khuyên trong điều trị nám
Tôi đã điều trị nám hơn 1 thập kỉ cho đến nay và đã học nhiều qua thử và sai. Sau đây là những lời khuyên cho những người mới điều trị nám.
Đầu tiên, khi bệnh nhân nám lần đầu đến, bạn nên kiểm tra xem họ đã điều trị gì trước đó. Bạn cũng nên hỏi nếu điều trị đó hiệu quả hoặc có biến chứng xảy ra. Nếu không có biến chứng và hiệu quả, và chỉ là nám quay lại thì có thể lặp lại những thủ thuật đã sử dụng. Nhưng nếu có biến chứng xảy ra, cần thay đổi điều trị. Ví dụ, nếu laser toning đã được thực hiện trước đó và xảy ra giảm sắc tố dạng đốm, sau đó laser toning không nên được sử dụng lại, và nó cũng không dễ cải thiện với điều trị nám thông thường.
Thứ 2, bạn không nên nói với bệnh nhân rằng nám có thể chữa khỏi 1005. Mặc dù Second, you should not tell patients that melasma can be cured 100%. Mặc dù tất cả các điều trị nám, bao gồm điều chỉnh thói quen, thuốc bôi, laser, nám vẫn không thể điều trị khỏi 100%. Thêm nữa, điều trị nhiều lần là bắt buộc. Hiện tại, tôi nghĩ laser toning nên được thực hiện 20-30 lần thay vì 10 lần khi điều trị nám bì.
Thứ 3, cần nhấn mạnh rằng không nên làm sáng toàn bộ khuôn mặt, nhưng cải thiện vùng sắc tố tối màu hòa hợp với tổng thể khuôn mặt. Điều này áp dụng cho tất cả điều trị sắc tố, bao gồm nám. Không dễ để làm trắng toàn bộ khuôn mặt. sẽ dễ hơn khi làm sáng nám và tàn nhang, và điều này cũng ít biến chứng hơn.
Thứ 4, điều trị phối hợp là cần thiết. Nám có nhiều nguyên nhân và cơ chế, và không có điều trị đơn lẻ cho nám. Tuy nhiên, như đã giải thích, cơ chế bên dưới của mỗi điều trị nên được cân nhắc để không bị chồng lấp.
Thứ 5, mỗi người có 1 đáp ứng khác nhau. 1 vài bệnh nhân có thể xảy ra biến chứng. Vì vậy, bệnh nhân cần được theo dõi cẩn thận khi thực hiện điều trị, để nhìn thấy bất kì dấu hiệu nào của sự cải thiện hoặc biến chứng.
Thứ 6, nám tái phát. Dó đó, điều trị duy trì cần được chuẩn bị. Ngăn chặn bằng điều chỉnh thói quen là cần thiết, và thảo luận đầy đủ với bệnh nhân là cần thiết để cải thiện môi trường da và lặp lại laser toning.
Tài liệu tham khảo
- Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ, Wolff K et al (2012) Fitzpatrick’s dermatology in general medicine. McGraw-Hill Professional, New York
- Jeong JY, Koo BS, Kim JH, Lee JD, Jang JM, Jung JW et al (2019) Melasma (Korean). MDworld, Seoul
- Lee MH, Noh TK, Lee JH, Roh MR, Im Na J, Jung EC et al (2016) Clinicoepidemiological features of melasma in Korean patients at five university hospitals: a cross-sectional multicenter study. Korean J Dermatol 54(7):532–537
- Kar HK, Gupta L, Chauhan A (2012) A com- parative study on efficacy of high and low fluence Q-switched Nd:YAG laser and glycolic acid peel in melasma. Indian J Dermatol Venereol Leprol 78(2): 165–171
- Rodrigues M, Pandya AG (2015) Melasma: clini- cal diagnosis and management options. Australas J Dermatol 56(3):151–163
- Negishi K, Kushikata N, Tezuka Y, Takeuchi K, Miyamoto E, Wakamatsu S (2004) Study of the incidence and nature of “very subtle epidermal melasma” in relation to intense pulsed light treatment. Dermatol Surg 30(6):881-886. discussion 6
- Lee WJ, Kim YJ, Noh TK, Chang SE (2013) Formation of new melasma lesions in the periorbital area following high-fluence, 1064-nm, Q-switched Nd/YAG laser. J Cosmet Laser Ther 15(3):163-165
- Kang S, Fitzpatrick TB (2019) Fitzpatrick’s dermatology. McGraw-Hill Education, New York
- Passeron T (2013) Melasma pathogenesis and influencing factors – an overview of the latest research. J Eur Acad Dermatol Venereol 27(Suppl 1):5-6
- Kasai K (2007) Skin spots treatment clinics (Korean edition). Shinheung Med Science, Seoul
- Grimes PE, Yamada N, Bhawan J (2005) Light microscopic, immunohistochemical, and ultrastruc- tural alterations in patients with melasma. Am J Dermatopathol 27(2):96-101
- Kang wH, Yoon KH, Lee ES, Kim J, Lee KB, Yim H et al (2002) Melasma: histopathological characteristics in 56 Korean patients. Br J Dermatol 146(2):228-237
- Kang HY, Bahadoran P, Suzuki I, Zugaj D, Khemis A, Passeron T et al (2010) In vivo reflectance con- focal microscopy detects pigmentary changes in melasma at a cellular level resolution. Exp Dermatol 19(8):e228- e233
- Noh TK, Choi SJ, Chung BY, Kang JS, Lee JH, Lee MW et al (2014) Inflammatory features of melasma lesions in Asian skin. J Dermatol 41(9):78 8-794
- Lee DJ, Lee J, Ha J, Park KC, Ortonne JP, Kang HY (2012) Defective barrier function in melasma skin. J Eur Acad Dermatol Venereol 26(12):1533-1537
- Shin JH, Kang WH (2006) Two cases of melasma with unusual histopathologic findings. J Korean Med Sci 21(2):368-370
- Torres-Alvarez B, Mesa-Garza IG, Castanedo- Cazares JP, Fuentes-Ahumada C, Oros-Ovalle C, Navarrete-Solis J et al (2011) Histochemical and immunohistochemical study in melasma: evidence of damage in the basal membrane. Am J Dermatopathol 33(3):291-295
- Textbook compilation committee in Korean Dermatological Association (2014) Text book of dermatology, 6th edn. (Korean). Daehanuihak, Seoul
- Committee C, Sl C, Kim IH, Kang JS, Park SH, Chung KY et al (2016) Laser and light treatment in Asian skin. Koonja, Paju
- Oluwatobi A, Ogbechie-Godec EN (2017) Melasma: an up-to-date comprehensive review. Dermatol Ther J 7(3):305-318
- Ball Arefiev KL, Hantash BM (2012) Advances in the treatment of melasma: a review of the recent litera – ture. Dermatol Surg 38(7 Pt 1):971-984
- Trivedi MK, Yang FC, Cho BK (2017) A review of laser and light therapy in melasma. Int J Womens Dermatol 3(1):11- 20
- Rivas S, Pandya AG (2013) Treatment of melasma with topical agents, peels and lasers: an evidencebased review. Am J Clin Dermatol 14(5):359-376
- Rendon M, Berneburg M, Arellano I, Picardo M (2006) Treatment of melasma. J Am Acad Dermatol 54(5 Suppl 2):S272-S281
- Shankar K, Godse K, Aurangabadkar S, Lahiri K, Mysore V, Ganjoo A et al (2014) Evidence-based treatment for melasma: expert opinion and a review. Dermatol Ther Karn D, Kc s, Amatya A, Razouria EA, Timalsina M (2012) Oral tranexamic acid for the treatment of Kathmandu Univ Med J (KUMJ) 10(40):40-43
- Tosti A, Grimes PE, Padova MP (2012) Color atlas of chemical peels. Springer-Verlag, Heidelberg: New York
- Jeong JY (2010) Clinical skin care (Korean). Seoul, MDworld
- Erbil H, Sezer E, Tastan B, Arca E, Kurumlu Z (2007) Efficacy and safety of serial glycolic acid peels and a topical regimen in the treatment of recalcitrant melasma. J Dermatol 34(1):25-30
- Se YJ, Sung EC, Bak H, Choi JH, Kim I-H (2008) New melasma treatment by collimated low flu- ence Q-switched Nd: YAG laser. Korean J Dermatol 46(9):1163-1170
- Kim JH, Kim H, Park HC, Kim IH (2010) Subcellular selective photothermolysis of melanosomes in adult zebrafish skin following 1064-nm Q-switched Nd:YAG laser irradiation. J Invest Dermatol 130(9):2333-2335
- Kim JH, Jeong SY, Shin JB, Hc P, Kim IH (2008) Subcellular selective photothermolysis in zebrafish: an electron microscopic evidence after Q-switched Nd:YAG laser ablation. Korean J Dermatol 46(20):187
- Mun JY, Jeong SY, Kim JH, Han SS, Kim IH (2011) A low fluence Q-switched Nd:YAG laser modifies the 3D structure of melanocyte and ultrastructure of melanosome by subcellular-selective photothermolysis. J Electron Microsc 60(1):11 -18
- Kim JE, Chang SE, Yeo UC, Haw S, Kim IH (2013) Histopathological study of the treatment of melasma lesions using a low-fluence Q-switched 1064-nm neodymium:yttrium-aluminium-garnet laser. Clin Exp Dermatol 38(2):167-171
- Zhou X, Gold MH, Lu Z, Li Y (2011) Efficacy and safety of Q-switched 1,064-nm neodymium-doped yttrium aluminum garnet laser treatment of melasma. Dermatol Surg 37(7):962-970
- Chan NP, Ho SG, Shek SY, Yeung CK, Chan HH (2010) A case series of facial depigmentation associated with low fluence Q-switched 1,064 nm Nd:YAG laser for skin rejuvenation and melasma. Lasers Surg Med 42(8):712-719
- Wong Y, Lee SS, Goh CL (2015) Hypopigmentation induced by frequent low-fluence, large-spot- size QS Nd:YAG laser treatments. Ann Dermatol 27(6):751-755
- Jang YH, Park JY, Park YJ, Kang HY (2015) Changes in melanin and melanocytes in mottled hypopigmentation after low-Fluence 1,064-nm Q-switched Nd:YAG laser treatment for melasma. Ann Dermatol 27(3):340-342
- Tian B (2017) The Asian problem of frequent laser toning for melasma. J Clin Aesthet Dermatol 10(7):40-42
- Park SH, Yeo WC, Koh WS, Park JW, Noh NK, Yoon CS (2014) Laser dermatology plastic surgery, 2nd edn. (Korean). Koonja, Seoul
- Choi CP, Yim sM, Seo SH, Ahn HH, Kye YC, Choi JE (2015) Retreatment using a dual mode of low-fluence Q-switched and long-pulse Nd:YAG laser in patients with melasma aggravation after previous therapy. J Cosmet Laser Ther 17(3):129-134
- Wattanakrai P, Mornchan R, Eimpunth S (2010) Low- fluence Q-switched neodymium-doped yttrium aluminum garnet (1,064 nm) laser for the treatment of facial melasma in Asians. Dermatol Surg 36(1): 76-87
- Wang CC, Hui CY, Sue YM, Wong Wr, Hong HS (2004) Intense pulsed light for the treatment of refractory melasma in Asian persons. Dermatol Surg 30(9):1196-1200
- Goldman MP, Gold MH, Palm MD, Colon LE, Preston
- t) Sequential treatment with triple combination cream and intense pulsed light is more efficacious than sequential treatment with an and intense pulsed light in patients with moderate to severe melasma. Dermatol Surg 37(2)224-233
- Passeron T, Fontas E, Kang HY, Bahadoran P, Lacour JP, Ortonne JP (2011) Melasma treatment with pulsed- dye laser and triple combination cream: a prospective, randomized, single-blind, split-face study. Arch Dermatol 147(9):1106-1108
- Passeron T (2013) Long-lasting effect of vascular targeted therapy of melasma. J Am Acad Dermatol 69(3):e141-e142
- Lee HI, Lim YY, Kim BJ, Kim MN, Min HJ, Hwang JH et al (2010) Clinicopathologic efficacy of copper bromide plus/yellow laser (578 nm with 511 nm) for treatment of melasma in Asian patients. Dermatol Surg 36(6):885-893
- Lee YJ, Shin HJ, Noh TK, Choi KH, Chang SE (2017) Treatment of melasma and post-inflamma- tory hyperpigmentation by a picosecond 755-nm alexandrite laser in Asian patients. Ann Dermatol 29(6):779-781
- Lee MC, Lin YF, Hu S, Huang YL, Chang SL, Cheng CY et al (2018) A split-face study: comparison of picosecond alexandrite laser and Q-switched Nd:YAG laser in the treatment of melasma in Asians. Lasers Med Sci 33(8):1733-1738
- Li JY, Geddes ER, Robinson DM, Friedman PM (2016) A review of melasma treatment focusing on laser and light devices. Semin Cutan Med Surg 35(4):223-232



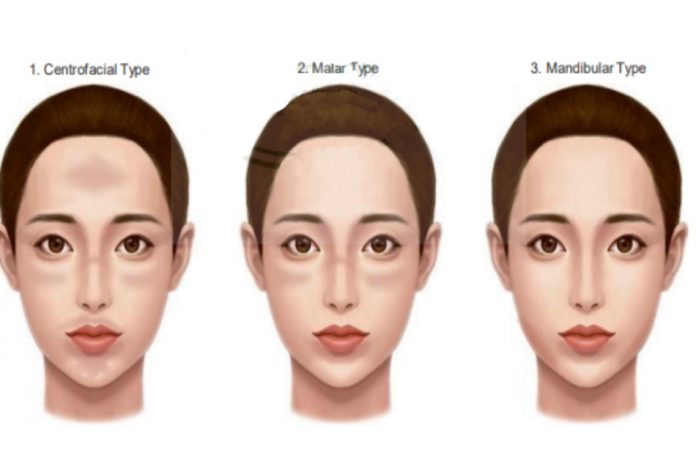






![[MIỄN PHÍ] Tra cứu và Tải trọn bộ Dược điển Việt Nam VI PDF mới nhất](https://itppharma.com/wp-content/uploads/2026/03/duoc-dien-viet-nam-vi-100x70.jpg)

